Ascaris lumbricoides
Begutachtet von Dr Adrian Bonsall, MBBSZuletzt aktualisiert von Dr Nick Imm, MRCGPLast updated 10 Nov 2016
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Diese Seite wurde archiviert.
Es wurde kürzlich nicht überprüft und ist nicht auf dem neuesten Stand. Externe Links und Referenzen funktionieren möglicherweise nicht mehr.
Medizinische Fachkräfte
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Spulwürmer article more useful, or one of our other Gesundheitsartikel.
In diesem Artikel:
Ascaris lumbricoides is a nematode (roundworm) which inhabits the intestines of humans. It measures 13-35 cm in length and may live in the gut for 6-24 months. Infection is normally from food contaminated by soil containing faeces from the worm. It is prevalent in deprived areas where there is often a combination of poor sanitation and a host made vulnerable by malnutrition, iron-deficiency anaemia or impairment of growth.
Spulwurm Ascaris lumbricoides
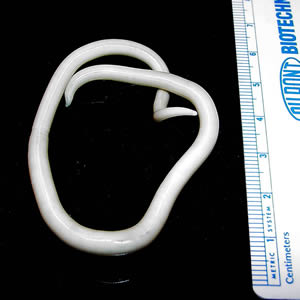
© CDC, Public Domain, über Wikimedia Commons
If only a few worms are present there may be no symptoms initially; however, during the migratory phase the larvae may penetrate into the tissues and circulate around the body via the blood and lymphatic systems, commonly to the lungs. In the lungs, the larvae penetrate the pulmonary capillaries to enter the alveoli, from where they ascend into the throat and descend back into the gut where they may grow as large as 35 cm in length1.
Lesen Sie unten weiter
Epidemiologie
Inzidenz
Infection with the nematode A. lumbricoides is endemic throughout the world. It is estimated that approximately 1 billion people are infected worldwide2.
The highest rates of infection with A. lumbricoides occur in China and Southeast Asia and in Africa in coastal regions of the West and in Central Africa3.
Risikofaktoren
Large numbers of A. lumbricoides eggs may be found in municipal domestic sewage and individuals eating unwashed fruit and vegetables, particularly those grown in, or near, soil fertilised with sewage are more likely to become infected. Low socio-economic class and poor sanitation are also risk factors for infection.
Präsentation1
Zurück zum InhaltAdult worms usually cause no symptoms if localised to the intestinal lumen.
Infestation may cause impaired growth in children.
Heavy infestations may cause abdominal pain, nausea, vomiting, anorexia, diarrhoea, malabsorption, weight loss, anal itching and intestinal obstruction.
Migrating adult worms may cause symptomatic occlusion of the biliary tract or oral expulsion.
Larval migration may cause cough, dyspnoea, haemoptysis and eosinophilic pneumonitis (Löffler's syndrome).
Lesen Sie unten weiter
Differentialdiagnose
Zurück zum InhaltThe differential diagnosis will depend on the symptoms displayed but will also include infection with Trichuris trichiura, another roundworm causing similar problems.
Untersuchungen
Zurück zum InhaltDiagnosis is usually made by identifying eggs in a stool sample.
FBC may reveal eosinophilia or anaemia.
LFTs may reveal liver damage or low protein state.
Specific investigations such as ultrasound, X-ray, amylase level, lung function tests and exploratory surgery may be required depending on the site of infestation.
Endoscopic retrograde cholangiopancreatography may be useful if biliary tree involvement is suspected4.
Lesen Sie unten weiter
Behandlung
Zurück zum InhaltAdvise the patient to wash his or her hands thoroughly after using the toilet or changing nappies and before eating or preparing food5.
Medikamentöse Behandlung6:
Mebendazole is effective and generally considered to be the drug of choice for children aged 12 months and older and for adults.
Levamisole (unlicensed) or piperazine may be used as an alternative when mebendazole cannot be used.
Surgical intervention may be required to treat abdominal complications7.
Komplikationen
Zurück zum InhaltChronic infestation with A. lumbricoides may be associated with a poor nutritional state, anaemia, failure to thrive and impaired cognition, particularly in children. Nutritional deficiencies and anaemia may be caused by heavy worm loads, especially in people in developing countries where nutritional status is often marginal5.
Weitere mögliche Komplikationen umfassen:
Intestinal: intussusception, perforation, appendicitis, peritonitis, volvulus.
Pancreatitis, cholangitis, jaundice, liver abscesses.
Respiratory tract obstruction.
Prognose5
Zurück zum InhaltUncomplicated infections respond well to treatment with anthelmintics.
Left untreated, some infections will resolve spontaneously and adult worms usually cause little pathology if they remain in the small intestine.
However, migration to other locations such as the liver, lungs, heart, or genitourinary tract may cause severe acute problems and death.
Re-infections can occur rapidly after treatment and so there is a need for frequent anthelmintic drug administrations to maximise the benefit of preventative chemotherapy in developing countries8.
Prävention
Zurück zum InhaltInfection can be avoided by scrupulous attention to personal hygiene and the careful washing of all fruit and vegetables.
Improved sanitation in developing countries is associated with a reduced risk of transmission of helminthiases to humans9.
Weiterführende Literatur und Referenzen
- Keiser J, Utzinger J; Efficacy of current drugs against soil-transmitted helminth infections: systematic review and meta-analysis. JAMA. 2008 Apr 23;299(16):1937-48.
- Khuroo MS, Rather AA, Khuroo NS, et al; Hepatobiliary and pancreatic ascariasis. World J Gastroenterol. 2016 Sep 7;22(33):7507-17. doi: 10.3748/wjg.v22.i33.7507.
- Ascariasis; DPDx, Centers for Disease Control and Prevention
- Dold C, Holland CV; Ascaris and ascariasis. Microbes Infect. 2011 Jul;13(7):632-7. doi: 10.1016/j.micinf.2010.09.012. Epub 2010 Oct 8.
- de Silva N, Brooker S, Hotez P; Soil-Transmitted Helminthic Infection: Updating the Global Picture Disease Control Priorities Project Working Paper No.12 July 2003
- Khandelwal N, Shaw J, Jain MK; Biliary parasites: diagnostic and therapeutic strategies. Curr Treat Options Gastroenterol. 2008 Mar;11(2):85-95.
- Spulwurm; NICE CKS, January 2015 (UK access only)
- Britisches Nationales Arzneimittelverzeichnis (BNF); NICE Evidenzdienste (nur in Großbritannien zugänglich)
- Hesse AA, Nouri A, Hassan HS, et al; Parasitic infestations requiring surgical interventions. Semin Pediatr Surg. 2012 May;21(2):142-50. doi: 10.1053/j.sempedsurg.2012.01.009.
- Jia TW, Melville S, Utzinger J, et al; Soil-transmitted helminth reinfection after drug treatment: a systematic review and meta-analysis. PLoS Negl Trop Dis. 2012;6(5):e1621. doi: 10.1371/journal.pntd.0001621. Epub 2012 May 8.
- Ziegelbauer K, Speich B, Mausezahl D, et al; Effect of sanitation on soil-transmitted helminth infection: systematic review and meta-analysis. PLoS Med. 2012 Jan;9(1):e1001162. doi: 10.1371/journal.pmed.1001162. Epub 2012 Jan 24.
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
10 Nov 2016 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos