Intrauterine Kontrazeptiva (IUP und LNG-IUP) - Verwaltung
Begutachtet von Dr Doug McKechnie, MRCGPZuletzt aktualisiert von Dr Toni Hazell, MRCGPLast updated 30. Jan 2024
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Medizinische Fachkräfte
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Intrauterinpessar article more useful, or one of our other Gesundheitsartikel.
In diesem Artikel:
Lesen Sie unten weiter
Was ist ein intrauterines Verhütungsmittel?
An intrauterine contraceptive device (IUD) is a small device made of plastic that is placed into the uterus as an effective method of contraception. There are two types - the copper IUD (Cu-IUD) and the levonorgestrel IUD (LNG-IUD).
Dieser Artikel behandelt die Theorie im Zusammenhang mit den praktischen Aspekten des Einsetzens dieser Geräte. Er ist kein Ersatz für praktische Schulungen: Das Einsetzen von Intrauterinpessaren sollte nur von einem entsprechend geschulten Familienplanungsfachmann durchgeführt werden, der seine Kompetenz dadurch aufrechterhält, dass er mindestens ein IUP/LNG-IUP pro Monat einsetzt und sich auf dem Laufenden hält.
In den Amerikas verwenden weniger als 10% der Frauen im reproduktiven Alter IUPs. Im Vereinigten Königreich liegt ihre Nutzung zwischen 11,3 und 12,1%.1
Arten von intrauterinen Verhütungsmitteln
Zurück zum InhaltEs gibt zwei Arten von intrauterinen Verhütungsmitteln, die im Vereinigten Königreich verwendet werden können:
Kupferfreisetzende Geräte - mehrere Marken davon sind verfügbar.
Levonorgestrel-freisetzendes Intrauterinsystem (LNG-IUD) - es sind 5 Marken verfügbar: Mirena®, Benilexa®, Levosert®, Kyleena® und Jaydess®.
Indications, contra-indications and side-effects of each device are listed in the respective separate Intrauterinen Kontrazeptivum und Levonorgestrel-Intrauterinsystem (LNG-IUD) articles.
Lesen Sie unten weiter
Wahl des Geräts
Zurück zum InhaltNach der Beratung können sich die meisten Frauen zwischen einer Kupfer-IUD und einer LNG-IUD entscheiden.
If a woman chooses a Cu-IUD then the device with the longest duration of use and lowest failure rate should be used first-line.
Wenn die Gebärmutter auf 6,5 cm oder weniger klingt, kann ein Gerät mit einem kürzeren Stiel oder ein rahmenloses Gerät verwendet werden.
Es gibt keine Hinweise darauf, dass bei nulliparen Frauen eine andere Wahl getroffen werden sollte.
Zeitpunkt der Einlage von IUD/LNG-IUD
Zurück zum InhaltBeide Arten von IUP können jederzeit im Menstruationszyklus eingesetzt werden, solange eine Schwangerschaft vernünftigerweise ausgeschlossen werden kann (siehe unten 'Ausschluss einer Schwangerschaft'). Es kann sinnvoll sein, einen negativen Schwangerschaftstest zu dokumentieren, wenn möglich.
Wenn das LNG-IUD nicht zwischen Tag 1 und Tag 5 des Menstruationszyklus eingesetzt wird, wird die Verwendung von Kondomen in den ersten sieben Tagen empfohlen.2
Das Einsetzen gegen Ende der Menstruationsperiode oder direkt danach kann für die Patientin angenehmer sein.
Schwangerschaft ausschließen
Pregnancy may be reasonably excluded if the woman meets any of the following criteria: 3 2
Sie hatte keinen Geschlechtsverkehr seit der letzten normalen Menstruation oder seit der Geburt, Abtreibung, Fehlgeburt, Eileiterschwangerschaft oder Gebärmutterausschabung aufgrund einer gestationalen Trophoblasterkrankung (GTD).
Sie hat korrekt und konsequent eine zuverlässige Verhütungsmethode angewendet, einschließlich Barrieremethoden, wenn diese bei jedem Geschlechtsverkehr korrekt verwendet wurden.
Sie befindet sich in Tag 1-5 eines normalen Menstruationszyklus.
Sie befindet sich an Tag 1-5 nach Abbruch, Eileiterschwangerschaft, Gebärmutterausschabung bei GTD oder Fehlgeburt.
Sie stillt voll, ist amenorrhoisch und innerhalb von sechs Monaten nach der Entbindung. Selbst wenn diese Kriterien alle erfüllt sind, hat das Stillen als Verhütungsmethode eine Versagensrate von 2 %, und daher möchten viele Frauen auch eine zusätzliche Methode verwenden.
Sie hatte seit ≥ 21 Tagen keinen Geschlechtsverkehr und hat einen negativen Schwangerschaftstest.
Einlage nach der Geburt
Die britischen medizinischen Zulassungskriterien besagen, dass die Risiken im Allgemeinen die Vorteile überwiegen, wenn die Einlage zwischen 48 Stunden und vier Wochen nach der Geburt erfolgt.4 This reflects an increased rate of uterine perforation due to the softness of the postpartum uterus. Expulsion of the device is more common for insertions after 48 hours post-delivery.
Beyond four weeks postpartum, benefits outweigh risks, even if the woman is breastfeeding (there is no increased copper level in breast milk) and in post-caesarean section mothers.
Einlage während oder nach einem Schwangerschaftsabbruch2
Die Einlage während eines chirurgischen Schwangerschaftsabbruchs ist sicher und praktisch. Es kann oft ein günstiger Zeitpunkt sein, um den Eingriff durchzuführen und Unannehmlichkeiten zu vermeiden. Die Ausstoßungsraten sind geringfügig erhöht.
Notfallverhütung5
A Cu-IUD (or advice on how to obtain one) should be offered to all women attending for Notfallverhütung (EC) even if presenting within 72 hours of UPSI, as the failure rate is significantly lower than for oral EC.
Spiralen mit ummanteltem Kupfer an den Armen und mindestens 380 mm enthalten2 von Kupfer haben die niedrigsten Ausfallraten für EC und sollten die erste Wahl sein.
Idealerweise sollte eine Notfallspirale bei der ersten Vorstellung eingesetzt werden, aber das Einsetzen kann auch später angeboten werden, wenn es für die Frau bequemer ist oder wenn dies für die Bereitstellung des Dienstes erforderlich ist. In diesem Fall sollte in der Zwischenzeit eine orale Notfallverhütung angeboten werden.
Ein Kupfer-IUD kann bis zu fünf Tage nach dem ersten Vorfall von UPSI eingesetzt werden. Wenn der Zeitpunkt des Eisprungs zuverlässig geschätzt werden kann, kann die Einlage auch über fünf Tage nach UPSI hinaus erfolgen, solange sie nicht mehr als fünf Tage nach dem geschätzten Datum des Eisprungs erfolgt.
Das LNG-IUD ist nicht für die Notfallverhütung geeignet.
Lesen Sie unten weiter
Beratung vor der Einlage
Zurück zum InhaltBevor das Gerät eingesetzt wird, sollten den Patienten Ratschläge zu folgenden Punkten angeboten werden:
Wirkungsweise: Ein Cu-IUD verhindert hauptsächlich die Befruchtung durch die toxische Wirkung von Kupfer auf Spermien und Eizelle; Kupfer im Zervixschleim reduziert auch den Durchgang von Spermien in die Gebärmutter, und es gibt eine entzündliche Reaktion des Endometriums, die eine Implantation verhindern kann. Das LNG-IUD reduziert ebenfalls den Durchgang von Spermien in die Gebärmutter durch die Wirkung des Gestagens und kann die Implantation aufgrund von Effekten auf das Endometrium verringern. Bei einigen Frauen wird der Eisprung gehemmt.
Failure rates (0.8% for the Cu-IUD and 0.2% for the LNG-IUD for typical use in the first year). See also the separate Intrauterinen Kontrazeptivum article.3
Perforationsrisiko (0-2 pro 1.000 Einführungen).2
Ausstoßungsrisiko (1 von 20, am häufigsten in den ersten drei Monaten nach dem Einsetzen).2
Keine Verzögerung bei der Rückkehr zur Fruchtbarkeit nach der Entfernung, obwohl es zu einer Verzögerung bei der Rückkehr der regelmäßigen Menstruation kommen kann, nachdem ein LNG-IUD entfernt wurde.
Erhöhtes Risiko einer Beckeninfektion in den drei Wochen nach dem Einsetzen, aber das absolute Risiko ist immer noch gering (<1%).2
Unregelmäßige Blutungen und manchmal Schmerzen sind in den ersten 3-6 Monaten der Verwendung einer Spirale häufig. Diese können behandelt werden, und wenn sie in der Beratung besprochen werden, sind Frauen eher darauf vorbereitet und suchen Hilfe, anstatt die Spirale entfernen zu lassen, wenn sie auftreten. Unregelmäßige Blutungen und Schmierblutungen treten häufig in den ersten sechs Monaten der Verwendung einer LNG-Spirale auf, obwohl Oligomenorrhoe oder Amenorrhoe innerhalb eines Jahres üblich sind.
Hormonal side-effects from the LNG-IUD are uncommon and rarely a reason to discontinue
Der Einführungsprozess kann unangenehm sein; eine orale Analgesie vor der Einführung kann hilfreich sein
STI-Screening: Eine klinische Anamnese ist vor dem Einsetzen erforderlich, um das individuelle sexuelle Gesundheitsrisiko für jede Frau zu bewerten.
Examination and testing for STIs - Chlamydia trachomatis und Neisseria gonorrhoeae - may then be offered and performed, if appropriate.
Tests auf sexuell übertragbare Infektionen (STIs) sollten Frauen angeboten werden, die danach fragen.
Einlage6
Zurück zum InhaltVorbereitung
Holen Sie eine informierte Einwilligung ein. Mündliche Einwilligung ist akzeptabel.
Bieten Sie eine Begleitperson an.
Ein entsprechend geschulter Assistent sollte anwesend sein (um den Patienten zu überwachen und im Notfall zu helfen) - dies ist eine 'sollte'-Aussage und keine 'muss'-Aussage - wenn kein Assistent verfügbar ist, muss der Monteur sicherstellen, dass er schnell Hilfe rufen kann, ohne den Patienten zu verlassen.
Die grundlegende Risikobewertung umfasst das Sammeln von Informationen über frühere intrauterine Eingriffe. Patienten, die bei früheren Einsätzen unerwünschte Ereignisse hatten, könnten eher dazu neigen, diese erneut zu erleben.
Die routinemäßige Dokumentation von Pulsfrequenz und Blutdruck ist nicht erforderlich.
Der Bedarf an Schmerzlinderung während der Einführung sollte mit dem Patienten besprochen werden.
Eine routinemäßige Antibiotikaprophylaxe wird vor dem Einsetzen nicht empfohlen. Für Frauen mit erhöhtem Risiko für sexuell übertragbare Infektionen, bei denen die Tests noch nicht abgeschlossen sind, wird jedoch eine prophylaktische Antibiotikagabe empfohlen.
Antibiotic prophylaxis is no longer recommended for women at risk of Endokarditis - eg, those who have had previous endocarditis or who have a prosthetic heart valve or valvular heart disease. This does not mean that there is no risk, and the woman's cardiologist should be consulted if there are any concerns.
Bei Frauen mit symptomatischer Beckeninfektion sollte die Behandlung vor dem Einsetzen erfolgen, das bis zum Abklingen der Symptome verschoben werden sollte.
Die Reinigung des Gebärmutterhalses sollte mit einer antiseptischen Lösung durchgeführt werden.
Eine 'No-Touch'-Steriltechnik sollte angewendet werden.
Eine gynäkologische Untersuchung sollte vor dem Einsetzen des Geräts durchgeführt werden, um die Größe, Form, Position und Beweglichkeit der Gebärmutter zu beurteilen.
Die Beurteilung der Gebärmutterlänge sollte mit einem Uterus-Sound durchgeführt werden.
Ein Tenaculum wird verwendet, um den Gebärmutterhals während der Einführung zu stabilisieren und das Risiko einer Perforation zu verringern.
Einige Anbieter bieten zervikale Anästhesie für den Eingriff an.
Das Einsetzen kann unter Vollnarkose angeboten werden, wenn Patienten den Eingriff nicht tolerieren können.
In den Fallnotizen sollten die Dokumentation der Beratung vor und nach der Einsetzung, das Verfahren, der eingesetzte Gerätetyp und etwaige unerwünschte Ereignisse festgehalten werden.
Verfahren: kupferfreisetzende Geräte
Die meisten IUPs enthalten in der Verpackung einen Beipackzettel, der das Einsetzen mit Diagrammen beschreibt - der Mechanismus variiert je nach Marke und wird daher hier nicht weiter erörtert.
IUD an Ort und Stelle
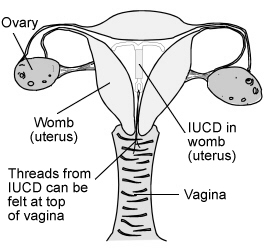
Verfahren: LNG-IUD
Das LNG-IUD enthält eine Broschüre in der Verpackung, die den Prozess beschreibt. MMechanismus varies by Markennamen und so will nicht be further discussed here.
Probleme im Zusammenhang mit der Einfügung
Zurück zum InhaltEinfügefehler
Schmerzen während der Einführung sind mit einer höheren Ausfallrate verbunden.
Andere Faktoren beziehen sich auf die Erfahrung des Arztes.
Schwierigkeiten umfassen Probleme beim Einführen des Stabes oder der Spirale durch den Gebärmutterhals und sofortige Ausstoßung.
Synkope
Synkope kann bei der Einführung aufgrund einer vagalen Stimulation des Gebärmutterhalses auftreten.
Bradykardie ist bei nulliparen Frauen häufiger.
Verdacht auf Perforation bei der Einführung
Die Perforationsrate bei erfahrenen Operateuren ist niedrig, 1-2 pro 1.000 Einsätze.2
Das Risiko einer Perforation, obwohl immer noch gering, ist bei stillenden Frauen signifikant erhöht.
Die Symptome sind meist Bauchschmerzen (die in der Regel mild sind), verbunden mit verlorenen Fäden und abnormalen Blutungen.
Die meisten Perforationen werden zum Zeitpunkt der Einlage nicht erkannt und werden entdeckt, wenn es zu einer Verkürzung oder einem Verschwinden der Fäden oder zu einer Schwangerschaft kommt.
Einige Patienten sind asymptomatisch und die Situation kann nur entdeckt werden, weil die Fäden verloren gegangen sind.
Stärkere Schmerzen können auftreten, und es wurden schwere Komplikationen beschrieben, einschließlich Schäden an den Eingeweiden und Peritonitis.
Das Gerät kann nicht als wirksam angesehen werden, wenn eine Perforation aufgetreten ist, daher ist eine Schwangerschaft eine weitere Komplikation.
Die Perforationsraten sind im Wochenbett am höchsten.
Wenn bei der Einsetzung eine Perforation vermutet wird, stoppen Sie das Verfahren und überprüfen Sie die Vitalzeichen. Wenn diese verändert sind, überwachen Sie den Zustand, bis er stabil ist, oder holen Sie Hilfe, wenn der Patient akut unwohl ist. Ultraschall oder ein einfaches Abdomen-Röntgenbild zur Lokalisierung des Geräts sollten so schnell wie möglich arrangiert werden (Kupfergeräte haben flexible Seitenarme, die Bariumsulfat enthalten, das auf dem Röntgenbild sichtbar ist).
Kupferionen sind entzündungsfördernd, und es gibt Berichte über Spiralen, die in die Blase oder den Magen-Darm-Trakt eindringen. Es wird daher empfohlen, die Spirale so schnell wie möglich zu entfernen.
Vasovagale Synkope/zervikaler Schock
Verfahren abbrechen, den Kopf senken und/oder die Beine anheben.
Das IUP muss möglicherweise entfernt werden.
Ein Assistent sollte die Vitalzeichen überwachen.
Sorgen Sie für freie Atemwege.
Sauerstoff und Absaugung nach Bedarf.
Erwägen Sie die Verwendung von Atropin 0,6 mg/ml IV bei persistierender Bradykardie.
Erwägen Sie die Verwendung von Adrenalin (Epinephrin) 1:1000 IM (1 mg/nl) zur Behandlung von Anaphylaxie.
Ein automatisierter externer Defibrillator (AED) sollte verfügbar sein.
Organisieren Sie einen Krankentransport, wenn keine schnelle Besserung eintritt.
Probleme nach der Einfügung
Zurück zum InhaltKrämpfe
Dies ist in den ersten 24-48 Stunden üblich und hält normalerweise nicht darüber hinaus an.
Ausstoßung
Dies kann sofort auftreten. Es ist wahrscheinlicher, wenn das Verfahren weniger gut vertragen wird und bei nulliparen Frauen, steht aber auch in Zusammenhang mit der Geschicklichkeit des Bedieners.
Insgesamt tritt es bei 1 von 20 Frauen auf, am häufigsten in den ersten drei Monaten während der Menstruation.2 The patient may be unaware that expulsion has taken place.
Die Ausstoßung ist häufiger bei Kupfergeräten, jüngeren Patienten und nulliparen Patienten.
Ein Ausstoß ist am wahrscheinlichsten in den ersten 72 Stunden nach der Einsetzung und kann in einigen Fällen mit einem erweiterten Gebärmutterhalskanal zusammenhängen.
Infektion
Das Risiko einer entzündlichen Beckenerkrankung (PID) im Zusammenhang mit einem IUP steht im Zusammenhang mit der Einlage - es ist in den ersten 3 Wochen höher als der Ausgangswert, aber das absolute Risiko bleibt < 1%.
Verlorene Fäden 3
Wenn die Fäden nicht sichtbar sind oder wenn sie es sind, aber der Stiel des Geräts tastbar ist, sollte der Frau geraten werden, Kondome zu verwenden oder auf Geschlechtsverkehr zu verzichten, bis der Standort des Geräts (falls vorhanden) bestimmt werden kann.
Führen Sie eine Spekulumuntersuchung durch, um sicherzustellen, dass sich das Gerät nicht im hinteren Fornix befindet.
Bestimmen Sie, ob die Frau bereits schwanger ist - wenn sie in den letzten 21 Tagen Geschlechtsverkehr hatte, muss möglicherweise ein Schwangerschaftstest 21 Tage nach dem letzten Geschlechtsverkehr wiederholt werden, bei dem keine alternative Verhütungsmethode verwendet wurde.
Mit Zustimmung erkunden Sie den unteren Teil des endozervikalen Kanals mit schmalen Arterienklemmen: Fäden, die ein wenig nach oben gezogen wurden, werden normalerweise mit dieser Methode gefunden.
Ein erfahrener Operateur kann nach angemessener Analgesie (z. B. Mefenaminsäure 500 mg) die Gebärmutterhöhle mit einem Retrieverhaken erkunden.
Hormonelle Notfallverhütung kann angezeigt sein.
Ein Ultraschall sollte arrangiert werden, um das Gerät zu lokalisieren.
Wenn der Ultraschall das Gerät nicht lokalisiert und es keine eindeutige Vorgeschichte einer Ausstoßung gibt, sollte eine abdominale Röntgenaufnahme durchgeführt werden, um nach einem extrauterinen Gerät zu suchen.
Ein Ausschluss sollte nicht anderweitig angenommen werden.
Eine Hysteroskopie kann hilfreich sein, wenn der Ultraschall unklar ist.
Die chirurgische Entfernung eines extrauterinen Geräts wird empfohlen.
Verwaltung laufender Probleme
See the separate Intrauterinen Kontrazeptivum article, which discusses management of problems which may be associated with IUD use, and the separate Intrauterinsystem article which discusses management of problems which may be associated with LNG-IUD use.
Ratschläge nach der Einfügung
Zurück zum InhaltWeisen Sie die Patientin an, wie sie die Fäden ertasten kann, und raten Sie ihr, ärztlichen Rat einzuholen, wenn sie diese nicht fühlen kann. Wenn die Frau die Fäden fühlen kann und keine Symptome hat, die sie beunruhigen, ist keine routinemäßige Kontrolle nach sechs Wochen erforderlich, die zuvor routinemäßig durchgeführt wurde.
Überprüfen Sie, ob der Patient sich gut genug fühlt, um zu gehen.
Stellen Sie sicher, dass die Frau darüber informiert ist, wann das IUP gewechselt werden muss - dies kann je nach Indikation variieren. Zum Beispiel können einige Marken von LNG-IUPs bis zu 8 Jahre zur Empfängnisverhütung verwendet werden,7 but only for 5 years if used as the progestogenic component of HRT. Where there are 2 concurrent indications for use, the device should be replaced at the shorter time interval.
Dokumentation
Zurück zum InhaltEs wird empfohlen, die folgende Dokumentation für das Einsetzen einer Spirale aufzubewahren:
Medizinische Vorgeschichte und klinische Beurteilung
Alter.
Menstruationsgeschichte (einschließlich Datum der letzten Menstruation).
Frühere Verhütungsmethoden (einschließlich Schwierigkeiten bei der Einlage eines IUP).
Geburtshistorie (einschließlich Eileiterschwangerschaft).
Frühere Krankengeschichte (relevante Herz-Kreislauf-Erkrankungen, frühere gynäkologische Geschichte/zervikale Operationen, einschließlich Behandlung des Gebärmutterhalses, Geschichte von STIs und PID, relevante medizinische Vorgeschichte und Bedingungen, Allergien).
Koitalgeschichte.
Sexuelle Anamnese zur Identifizierung des Risikos von STIs.
Information, Beratung und Unterstützung
Verhütungsmöglichkeiten besprochen.
Risiken/Vorteile/Unsicherheiten besprochen.
Wirkungsweise und Wirksamkeit von IUP, Wahl des Geräts und Nutzungsdauer.
Auswirkungen auf das Blutungsmuster.
Risiko einer spontanen Ausstoßung und Perforation.
Risiko einer Beckeninfektion nach dem Einsetzen.
Erklärung des Einsetzverfahrens, Einwilligung eingeholt, Broschüren ausgehändigt, einschließlich der Patienteninformationen des Herstellers.
Fadenprüfung und Lehre.
Details des Einsetzungsverfahrens
Name des Assistenten.
Durchgeführte Tests.
Bimanuelle Untersuchung und Spekulum-Befunde.
Analgesie/lokale Anästhesie, falls verwendet.
Anwendung der Allis-Zange, Uterussondierung/Uterozervikallänge, Verwendung der 'No-Touch'-Technik, aufgetretene Probleme, falls vorhanden, und ergriffene Maßnahmen.
Art des eingesetzten/entfernten Geräts und Datum der Entfernung.
Nachsorgehinweise nach der Einsetzung
Andere Behandlung, falls vorhanden (z.B. Antibiotika; spezielle Anweisungen, falls vorhanden, wie z.B. postkoitale Spirale).
Nachverfolgen, wenn Probleme auftreten oder Fäden nicht spürbar sind.
Details zur Entfernung.
Grund für die Entfernung.
Koitalgeschichte (seit der letzten Menstruation), um das Schwangerschaftsrisiko nach der Entfernung zu identifizieren.
Alternative Verhütungsmethode empfohlen/bereitgestellt, falls vorhanden.
Verwendete Entfernungstechnik; aufgetretene Probleme, falls vorhanden, und ergriffene Maßnahmen.
Dr. Mary Lowth ist eine Autorin oder die ursprüngliche Autorin dieses Merkblatts.
Dr. Hazell war die eLearning-Stipendiatin des aktuellen RCGP-eLearning-Kurses zur Empfängnisverhütung, der in Zusammenarbeit mit Public Health England und der Faculty of Sexual and Reproductive Healthcare entwickelt wurde. Sie ist die Vorsitzende der RCGP-Bibliothek für Frauengesundheit, die die Zusammenarbeit mit der FSRH umfasst. Sie hat mehrfach über Empfängnisverhütung geschrieben und gesprochen - einige dieser Engagements wurden von Pharmaunternehmen finanziert, die möglicherweise Kupfer-Intrauterinpessare herstellen.
Weiterführende Literatur und Referenzen
- Firman N, Palmer MJ, Timaeus IM, et al; Verwendung von Verhütungsmethoden bei Frauen und deren Zusammenhang mit Alter, Beziehungsstatus und Dauer: Ergebnisse der dritten britischen Nationalen Umfrage zu sexuellen Einstellungen und Lebensstilen (Natsal-3). BMJ Sex Reprod Health. 25. Mai 2018. pii: bmjsrh-2017-200037. doi: 10.1136/bmjsrh-2017-200037.
- Intrauterine Kontrazeption; Fakultät für sexuelle und reproduktive Gesundheitsversorgung, Einheit für klinische Effektivität (März 2023 - zuletzt aktualisiert Juli 2023)
- Verhütung - IUC; NICE CKS, Januar 2024 (nur Zugang in Großbritannien)
- Zusammenfassungstabelle der medizinischen Zulassungskriterien des Vereinigten Königreichs für intrauterine und hormonelle Verhütung; Fakultät für sexuelle und reproduktive Gesundheit, 2016 - geändert im September 2019
- CEU Klinische Richtlinien: Notfallverhütung; Fakultät für sexuelle und reproduktive Gesundheitsversorgung (März 2017 - aktualisiert Juli 2023)
- Spirale/IUS; Lothian Sexualgesundheit
- FSRH CEU Erklärung: Mirena® 52mg LNG-IUD Verlängerung der Zulassung für Verhütung auf 8 Jahre; FSRH, Januar 2024
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
Nächste Überprüfung fällig: 28. Jan 2029
30. Jan 2024 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos