Hepatitis B
Begutachtet von Dr Colin Tidy, MRCGPZuletzt aktualisiert von Dr Laurence KnottLast updated 24. März 2022
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Medizinische Fachkräfte
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Hepatitis B article more useful, or one of our other Gesundheitsartikel.
In diesem Artikel:
This is a notifiable disease in the UK. See the Meldepflichtige Krankheiten article for more detail.
Lesen Sie unten weiter
Was ist Hepatitis B?
Hepatitis B ist eine Infektion der Leber, die durch das Hepatitis-B-Virus (HBV) verursacht wird, ein doppelsträngiges DNA-Virus, das sich durch reverse Transkription repliziert (Hepadnaviridae family).
Mutations of the surface coat protein, core and other proteins have been identified.1
Wie verbreitet ist Hepatitis B? (Epidemiologie)
Zurück zum InhaltDie Weltgesundheitsorganisation (WHO) hat geschätzt, dass im Jahr 2019 weltweit über 296 Millionen Menschen chronisch mit HBV infiziert waren.2
Weltweit ist Hepatitis B die häufigste Ursache für Hepatitis.
In vielen Ländern mit hoher Prävalenz haben 10 % oder mehr der Bevölkerung eine chronische Hepatitis-B-Infektion.
Regionen mit hoher Prävalenz umfassen das subsaharische Afrika, den größten Teil Asiens und die pazifischen Inseln.
In Großbritannien wird angenommen, dass etwa 1 von 350 Personen eine chronische Hepatitis-B-Infektion hat.
Der größte Rückgang ist bei Kindern und Jugendlichen zu verzeichnen, aufgrund der routinemäßigen Hepatitis-B-Impfung.
Hinweis: Die meisten Berichte über akute Infektionen im Vereinigten Königreich treten infolge von Drogeninjektionen oder sexuellem Kontakt auf.
Lesen Sie unten weiter
Symptome von Hepatitis B3
Zurück zum InhaltViele neue Infektionen mit Hepatitis B sind subklinisch oder können grippeähnliche Symptome aufweisen.
Die Inkubationszeit reicht von 40 bis 160 Tagen, mit einem Durchschnitt von 60 bis 90 Tagen.
Gelbsucht tritt nur bei etwa 10% der jüngeren Kinder und bei 30-50% der Erwachsenen auf.
Akute Infektionen können gelegentlich zu fulminanter Lebernekrose führen, die oft tödlich verläuft.
Die Krankheit beginnt normalerweise schleichend - mit Appetitlosigkeit, Übelkeit und Schmerzen im rechten Oberbauch.
Fieber, wenn vorhanden, ist normalerweise mild.
Das Unwohlsein kann tiefgreifend sein, mit einer Abneigung gegen das Rauchen oder den Konsum von Alkohol.
Mit der Entwicklung von Gelbsucht kommt es zu einer fortschreitenden Verdunkelung des Urins und Aufhellung des Stuhls.
Die Präsentation der dekompensierten Lebererkrankung umfasst Aszites, Enzephalopathie und gastrointestinale Blutungen.
Was ist chronische Hepatitis B?
Zurück zum InhaltChronische Hepatitis B ist ein Krankheitsspektrum, das in der Regel durch das Vorhandensein von nachweisbarem Hepatitis-B-Oberflächenantigen (HBsAg) im Blut oder Serum für länger als sechs Monate gekennzeichnet ist. Chronische Hepatitis B kann inaktiv sein und keine signifikanten Gesundheitsprobleme verursachen, kann jedoch zu Leberfibrose, Zirrhose und hepatozellulärem Karzinom fortschreiten. Der Fortschritt der Lebererkrankung ist mit den HBV-DNA-Spiegeln im Blut verbunden.
Chronische Hepatitis B kann in e-Antigen (HBeAg)-positive oder HBeAg-negative Erkrankung unterteilt werden, basierend auf der Anwesenheit oder Abwesenheit des e-Antigens. Das Vorhandensein von HBeAg ist mit höheren Raten der Virusreplikation und daher mit erhöhter Infektiosität verbunden.
Obwohl viele Patienten mit chronischer Hepatitis B gesunde Träger sind, haben einige Patienten tatsächlich Symptome. Dazu gehören Müdigkeit, Appetitlosigkeit, Übelkeit und Schmerzen im rechten oberen Quadranten.
Das Risiko, eine chronische Hepatitis-B-Infektion zu entwickeln, hängt vom Alter ab, in dem die Infektion erworben wird; das Risiko ist bei Erwachsenen am niedrigsten und beträgt über 90 % bei Neugeborenen, deren Mütter HBeAg-positiv sind.4
Chronische Infektionen sind bei Personen, die als Kinder infiziert wurden, seltener.
Das Risiko, chronisch mit Hepatitis B infiziert zu werden, ist bei Personen mit geschwächtem Immunsystem erhöht.
Ungefähr 25% der Erwachsenen, die während der Kindheit chronisch infiziert werden, sterben später an HBV-bedingtem Leberkrebs oder Leberzirrhose.
Das Risiko des Fortschreitens steht im Zusammenhang mit dem Ausmaß der aktiven viralen Replikation in der Leber.
Menschen mit chronischer Hepatitis-B-Infektion (insbesondere diejenigen mit aktiver Entzündung und/oder Zirrhose, bei der es zu einem schnellen Zellumsatz kommt) haben ein erhöhtes Risiko, ein hepatozelluläres Karzinom (HCC) zu entwickeln.
Chronische Hepatitis-B-Infektion verläuft in der Regel gutartig bei gesunden Nichttrinkern mit normaler Leberfunktion.
Lesen Sie unten weiter
Übertragungsweg von Hepatitis B
Zurück zum InhaltDas Virus wird parenteral über infiziertes Blut oder Körperflüssigkeiten übertragen. Die folgenden sind die häufigsten Übertragungswege der Infektion:
Durch vaginalen oder analen Geschlechtsverkehr. Aufgrund von Blut-zu-Blut-Kontakt (z. B. durch das Teilen von Nadeln und anderem Equipment bei injizierenden Drogenkonsumenten oder durch 'Nadelstich'-Verletzungen).
Transfusionsassoziierte Infektionen sind im Vereinigten Königreich mittlerweile selten, da Bluttransfusionen und -spenden sorgfältig überprüft werden. Die virale Inaktivierung von Blutprodukten hat diese als Infektionsquelle in diesem Land eliminiert.
Die vertikale Übertragung (von der Mutter auf das Kind) der Infektion tritt in 90% der Schwangerschaften auf, bei denen die Mutter HBeAg-positiv ist, und in etwa 10% der Fälle bei Müttern, die Hepatitis-B-Oberflächenantigen (HBsAg)-positiv und HBeAg-negativ sind.
Übertragungen sind auch nach Bissen von infizierten Personen erfolgt, obwohl dies selten ist.
In Gebieten mit hoher Prävalenz wird die Infektion überwiegend im Kindesalter erworben - durch perinatale Übertragung oder durch horizontale Übertragung unter jungen Kindern.
In Ländern mit niedriger Endemizität werden die meisten Infektionen im Erwachsenenalter erworben, wobei sexuelle Übertragung oder das Teilen von blutkontaminierten Nadeln und Geräten durch injizierende Drogenkonsumenten einen erheblichen Anteil an den Neuinfektionen ausmacht.
Untersuchungen5 6
Zurück zum InhaltDie folgenden Untersuchungen werden in der Regel unter fachärztlicher Betreuung durchgeführt:
Untersuchungen im Zusammenhang mit Hepatitis B
HBsAg, HBeAg, anti-HBe, anti-HBs, anti-HB core.
Quantitative Hepatitis-B-Virus-DNA.
HBV-Genotyp (für diejenigen, die für Interferon in Betracht gezogen werden).
Hepatitis-Delta-Virus (HDV) Serologie.
Allgemeine Leberuntersuchungen
BBK.
Bilirubin.
Leberenzyme.
Gerinnung.
Ferritin.
Lipidprofil.
Autoantikörper-Screening.
Caeruloplasmin.
Tests für Hepatitis-C-Virus (HCV) und HIV
Untersuchung auf Leberkrebs.
Ultrasonographie.
Alpha-Fetoprotein.
Stadieneinteilung der Krankheit in der Sekundärversorgung
Dies umfasst:
Die transiente Elastographie, die nicht-invasiv ist und eine hohe diagnostische Genauigkeit für die Erkennung von Zirrhose aufweist, obwohl die Ergebnisse durch schwere Entzündungen, die mit hohen Alanin-Aminotransferase (ALT)-Werten verbunden sind, verfälscht werden können und der optimale Grenzwert der Lebersteifigkeitsmessungen zwischen den Studien variiert.7
Leberbiopsie. Dies spielt weiterhin eine wichtige Rolle bei der Bereitstellung von Informationen über die Ätiologie und den Schweregrad von Lebererkrankungen.5
Serologische Marker
Zurück zum InhaltHepatitis B
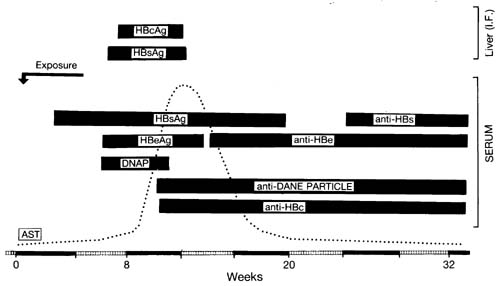
HBsAg ist der einzige serologische Marker, der in den ersten 3-5 Wochen nach der Infektion nachgewiesen wird.
Die durchschnittliche Zeit von der Exposition bis zur Erkennung von HBsAg beträgt 30 Tage.
The persistence of HBsAg for >6 months defines carrier status. This follows 5-10% of infections:
Unter denjenigen, die HBsAg-positiv sind, sind diejenigen, bei denen auch HBeAg im Serum nachgewiesen wird, am ansteckendsten.
Personen, die HBsAg-positiv und HBeAg-negativ (in der Regel anti-HBe-positiv) sind, sind ansteckend, aber im Allgemeinen weniger infektiös.
Das Vorhandensein von HBeAg impliziert eine hohe Infektiosität. HBeAg ist normalerweise 1½-3 Monate nach der akuten Erkrankung vorhanden.
Antikörper gegen das Hepatitis-B-Kernantigen (HBcAg) - also Anti-HBc - deuten auf eine frühere Infektion hin.
Antikörper gegen HBsAg - also Anti-HBs - allein deuten auf eine Impfung hin.
Dane-Partikel sind HBV-Virionen. Anti-Dane-Partikel sind Antikörper, die gegen sie gebildet werden.
DNAP ist die DNA-Polymerase, die während der viralen Replikation vorhanden ist.
Die HBV/HDV-Infektion hat einen anderen natürlichen Verlauf und eine andere Behandlung als die HBV-Monoinfektion.
Patienten mit akuter Infektion haben erhöhte IgM-Werte gegen HBcAg (anti-HBc).
Patienten mit chronischer Hepatitis B sind mindestens sechs Monate HBsAg-positiv oder HBsAg-positiv und IgM-negativ zu HBcAg.
Behandlung und Management von Hepatitis B8
Zurück zum InhaltAllgemeine Ratschläge zu Hepatitis B
Um eine Infektion zu verhindern, sollten Patienten darauf hingewiesen werden, ungeschützten Geschlechtsverkehr, einschließlich oro-analen und orogenitalen Kontakts, zu vermeiden, bis sie nicht mehr ansteckend sind oder ihre Partner eine vollständige Impfung zum Schutz gegen Hepatitis B erhalten haben.
Den Patienten sollte eine detaillierte Erklärung ihres Zustands gegeben werden, mit besonderem Schwerpunkt auf den langfristigen Auswirkungen auf die Gesundheit von ihnen selbst und ihrem Partner, sowie auf die Übertragungswege der Infektion, und sie sollten darauf hingewiesen werden, kein Blut zu spenden.
Behandlung der akuten Hepatitis-B-Infektion8
Krankenhauseinweisung bei schwerer Erkrankung veranlassen; andernfalls in der Primärversorgung behandeln.
Benachrichtigen Sie die Gesundheitsschutzabteilung, um eine angemessene Überwachung zu erleichtern.
Bestätigen Sie die Diagnose mit Hepatitis-Serologie (falls noch nicht bestätigt).
Wenn HBsAg nachgewiesen wird, überweisen Sie die Person umgehend an den örtlich zuständigen Spezialisten.
Die Behandlung ist hauptsächlich unterstützend mit symptomatischer Therapie (Flüssigkeiten, Antiemetika, Ruhe).
Vermeiden Sie Alkohol, bis die Leberenzyme normal sind.
Überprüfen Sie die aktuellen Medikamente der Person. Setzen Sie alle nicht wesentlichen Medikamente ab.
Juckreiz kann schwer zu behandeln sein. Empfehlen Sie einfache Maßnahmen (kühl bleiben, lockere Kleidung tragen, heiße Bäder oder Duschen vermeiden). Chlorphenamin kann helfen, sollte jedoch bei schwerer Leberfunktionsstörung vermieden werden.
Treatment with antiviral agents is not usually indicated for acute hepatitis B except in cases of fulminant hepatitis.
Leitlinien des National Institute for Health and Care Excellence (NICE) zur Behandlung chronischer Infektionen
Beurteilung
Arrange the following tests in primary care for adults who are HBsAg-positive:
HBeAg/anti-HBe-Status.
HBV-DNA-Spiegel.
lgM-Antikörper gegen anti-HBc lgM.
HCV-Antikörper (anti-HCV).
HDV-Antikörper (anti-HDV).
HIV-Antikörper (anti-HIV).
lgG-Antikörper gegen das Hepatitis-A-Virus (anti-HAV).
Zusätzliche Labortests umfassen ALT oder Aspartat-Aminotransferase (AST), Gamma-Glutamyltransferase (GGT), Serumalbumin, Gesamtbilirubin, Gesamtglobuline, FBC und Prothrombinzeit
Tests für HCC, einschließlich Leberultraschall und Alpha-Fetoprotein-Test.
Überweisung
Überweisen Sie alle Erwachsenen, die HBsAg-positiv sind, an einen Hepatologen oder an einen Gastroenterologen oder Infektionskrankheitenspezialisten mit Interesse an Hepatologie.
Überweisen Sie schwangere Frauen, die HBsAg-positiv sind, an einen Hepatologen oder an einen Gastroenterologen oder Infektionskrankheitsspezialisten mit Interesse an Hepatologie zur Beurteilung innerhalb von sechs Wochen nach Erhalt des Screening-Testergebnisses, um eine Behandlung im dritten Trimester zu ermöglichen.
Überweisen Sie sofort Erwachsene, die eine dekompensierte Lebererkrankung entwickeln. Die Überweisung sollte an einen Hepatologen oder an einen Gastroenterologen mit Interesse an Hepatologie erfolgen.
Überweisen Sie alle Kinder und Jugendlichen, die HBsAg-positiv sind, an einen pädiatrischen Hepatologen oder an einen Gastroenterologen oder Infektionskrankheitenspezialisten mit Interesse an Hepatologie.
Erwachsene mit HBeAg-positiver chronischer Hepatitis B und kompensierter Lebererkrankung
Bieten Sie einen 48-wöchigen Kurs mit Peginterferon alfa-2a als Erstlinientherapie bei Erwachsenen mit HBeAg-positiver chronischer Hepatitis B und kompensierter Lebererkrankung an.
Bieten Sie Tenofovir-Disoproxil als Zweitlinientherapie für Personen an, die keine HBeAg-Serokonversion durchlaufen oder einen Rückfall erleiden (wieder HBeAg-positiv werden nach der Serokonversion) nach einer Erstlinientherapie mit Peginterferon alfa-2a.
Bieten Sie Entecavir als alternative Zweitlinientherapie für Personen an, die Tenofovir-Disoproxil nicht vertragen oder wenn es kontraindiziert ist.
Vermeiden Sie die Anwendung von Peginterferon alfa-2a während der Schwangerschaft, es sei denn, der potenzielle Nutzen überwiegt das Risiko. Frauen im gebärfähigen Alter müssen während der gesamten Therapie eine wirksame Verhütungsmethode anwenden.
Erwachsene mit HBeAg-negativer chronischer Hepatitis B und kompensierter Lebererkrankung
Bieten Sie einen 48-wöchigen Kurs mit Peginterferon alfa-2a als Erstlinientherapie bei Erwachsenen mit HBeAg-negativer chronischer Hepatitis B und kompensierter Lebererkrankung an.
Bieten Sie Entecavir oder Tenofovir-Disoproxil als Zweitlinientherapie für Personen mit nachweisbarer HBV-DNA nach einer Erstlinientherapie mit Peginterferon alfa-2a an.
Frauen, die schwanger sind oder stillen
Bieten Sie Frauen mit einer HBV-DNA von mehr als 107 IU/ml im dritten Trimester Tenofovir-Disoproxil an, um das Risiko der Übertragung von HBV auf das Baby zu verringern.
Prophylaktische Behandlung während der immunsuppressiven Therapie
Bei Personen, die HBsAg-positiv sind und eine HBV-DNA von mehr als 2000 IU/ml aufweisen, Prophylaxe mit Entecavir oder Tenofovir-Disoproxil anbieten:
Beginnen Sie die Prophylaxe vor der Einleitung der immunsuppressiven Therapie und setzen Sie sie für mindestens sechs Monate nach der HBeAg-Serokonversion und wenn die HBV-DNA nicht nachweisbar ist, fort.
Bei Personen, die HBsAg-positiv sind und eine HBV-DNA von weniger als 2000 IU/ml haben, Prophylaxe anbieten.
Consider lamivudine if immunosuppressive therapy is expected to last for less than six months:
Überwachen Sie monatlich die HBV-DNA bei Personen, die mit Lamivudin behandelt werden, und wechseln Sie zu Tenofovir-Disoproxil, wenn die HBV-DNA nach drei Monaten nachweisbar bleibt
Erwägen Sie Entecavir oder Tenofovir-Disoproxil, wenn die immunsuppressive Therapie voraussichtlich länger als sechs Monate dauern wird
Beginnen Sie mit der Prophylaxe vor Beginn der immunsuppressiven Therapie und setzen Sie diese mindestens sechs Monate nach Beendigung der immunsuppressiven Therapie fort.
Überwachung von Erwachsenen, die die Kriterien für eine antivirale Behandlung nicht erfüllen
Überwachen Sie die ALT-Werte alle 24 Wochen bei Erwachsenen mit HBeAg-positiver Erkrankung, die sich in der immun-toleranten Phase befinden (definiert durch aktive Virusreplikation und normale ALT-Werte - weniger als 30 IU/ml bei Männern und weniger als 19 IU/ml bei Frauen).
Überwachen Sie ALT alle 12 Wochen an mindestens drei aufeinanderfolgenden Terminen, wenn es zu einem Anstieg der ALT-Werte kommt.
Überwachen Sie die ALT- und HBV-DNA-Werte alle 48 Wochen bei Erwachsenen mit inaktiver chronischer Hepatitis-B-Infektion (definiert als HBeAg-negativ bei zwei aufeinanderfolgenden Tests mit normalem ALT und HBV-DNA unter 2000 IU/ml).
Erwägen Sie eine häufigere Überwachung bei Menschen mit Zirrhose, die nicht nachweisbare HBV-DNA haben.
Hepatitis-B-Infektion und HIV-Infektion9
Ungefähr 10% der weltweit mit HIV Infizierten sind auch mit Hepatitis B infiziert.
Beide Viren können mit einer vereinfachten Kombination von Medikamenten behandelt werden.
Lebererkrankungen können bei Patienten, die mit HBV/HIV co-infiziert sind, schneller fortschreiten und zu ernsthaften Lebererkrankungskomplikationen wie Zirrhose und Leberkrebs in jüngeren Jahren führen.
Es besteht ein höheres Risiko für die Entwicklung von Hepatotoxizität nach Beginn der antiretroviralen Therapie bei HIV-Patienten, die mit Hepatitis B co-infiziert sind, als bei Patienten, die nur mit HIV infiziert sind.
Bei Patienten, die mit Hepatitis B infiziert sind, kann HIV zu höheren Raten der Chronizität, verringerten Raten der Anti-HBe- und Anti-HBs-Serokonversion und erhöhter Virusreplikation führen, wahrscheinlich aufgrund der Beeinträchtigung der Immunantworten des Körpers.
Es gibt keine Hinweise darauf, dass Hepatitis B den Krankheitsverlauf von HIV beeinflusst.
Die Wahl der Behandlung von Hepatitis B bei Patienten mit HIV-Infektion hängt von mehreren Faktoren ab, einschließlich der Schwere der Lebererkrankung und der CD4-Zahl des Patienten.
Komplikationen bei Hepatitis B
Zurück zum InhaltRückfall.
Prolonged Cholestase.
Leberzirrhose: patients with decompensated cirrhosis should be treated in specialised liver units, as treatment with antiviral therapy is complex and these patients may need Lebertransplantation.7
HCC - there is high risk of this in some non-cirrhotic patients, including African patients over the age of 20, Asian males over the age of 40, Asian females over the age of 50 and patients with a family history of HCC.
Concurrent Hepatitis C infection can lead to fulminant hepatitis, more aggressive chronic hepatitis and increased risk of liver cancer.
Concurrent HIV-Infektion increases the risk of progression to cirrhosis.
Überwachungstests für HCC bei Erwachsenen mit chronischer Hepatitis B
Führen Sie eine halbjährliche Überwachung auf HCC mittels Leberultraschall und Alpha-Fetoprotein-Test bei Personen mit signifikanter Fibrose oder Zirrhose durch.
Bei Personen ohne signifikante Fibrose oder Zirrhose sollte eine halbjährliche Überwachung auf HCC in Betracht gezogen werden, wenn die Person älter als 40 Jahre ist und eine familiäre Vorgeschichte von HCC sowie eine HBV-DNA von mindestens 20.000 IU/ml aufweist.
Bieten Sie keine Überwachung auf HCC bei Personen ohne signifikante Fibrose oder Zirrhose an, die eine HBV-DNA von weniger als 20.000 IU/ml haben und jünger als 40 Jahre sind.
Prognose
Zurück zum InhaltOhne antivirale Behandlung liegt die fünfjährige kumulative Inzidenz von Zirrhose zwischen 8-20%.
Menschen mit Leberzirrhose haben ein erhebliches Risiko für eine dekompensierte Lebererkrankung, wenn sie unbehandelt bleiben.
Die Fünf-Jahres-Überlebensraten bei Menschen mit unbehandelter dekompensierter Zirrhose können so niedrig wie 15% sein.
Screening und Prävention von Hepatitis B
Zurück zum InhaltHepatitis-B-Tests bei asymptomatischen Patienten sollten in Betracht gezogen werden bei:
Männer, die Sex mit Männern haben.
Sexarbeiter (beiderlei Geschlechts).
Intravenöse Drogenkonsumenten.
HIV-positive Patienten.
Opfer sexueller Übergriffe.
Menschen aus Ländern, in denen Hepatitis B häufig vorkommt.
'Nadelstich'-Opfer.
Sexualpartner von Personen, die entweder Hepatitis B haben oder ein hohes Risiko haben, daran zu erkranken.
Arbeitnehmer mit beruflichem Risiko - z.B. Gesundheitsdienstleister.
If non-immune, consider hepatitis B vaccination. If found to be chronic carriers, consider referral for therapy. See also the separate Hepatitis-B-Impfung und Prävention article.
Die Impfung kann universell oder nur für Risikogruppen sein.
The current recombinant vaccine is one of the safest available but, being grown in yeast cells, it sollte nicht an Personen verabreicht werden, die allergisch gegen Hefe sind.
Passive Immunisierung mit spezifischem Hepatitis-B-Immunglobulin (HBIG) kann nach Hochrisikoexposition an nicht-immune Kontakte verabreicht werden.
Intime Kontakte10
Partner sollten benachrichtigt und dies bei nachfolgenden Nachverfolgungen dokumentiert werden.
Die Kontaktverfolgung sollte jeden sexuellen Kontakt (penetrativer vaginaler oder analer Sex oder oro-analer Sex) oder Partner, mit denen Nadeln geteilt wurden, während des Zeitraums umfassen, in dem der Indexfall als ansteckend galt.
Die ansteckende Periode reicht von zwei Wochen vor dem Auftreten von Gelbsucht bis der Patient oberflächenantigen-negativ wird.
Bei chronischen Infektionen sollten die Kontakte bis zu einer Gelbsucht-Episode oder bis zu dem Zeitpunkt, an dem die Infektion vermutlich erworben wurde, zurückverfolgt werden. Dies kann sehr schwierig sein, wenn man länger als zwei oder drei Jahre zurückblickt.
Kinder, die von infizierten Frauen geboren wurden, sollten auf Hepatitis B untersucht werden, wenn das Kind bei der Geburt nicht geimpft wurde.
Specific HBIG should be administered to a non-immune contact after a single unprotected sexual exposure or parenteral exposure (eg, 'needlestick' injury) if the contact is known to be infectious:
HBIG sollte so schnell wie möglich verabreicht werden, idealerweise innerhalb von 48 Stunden, obwohl es bis zu einer Woche nach der Exposition in Betracht gezogen werden sollte.3
Ein beschleunigtes Impfschema (bei 0, 1 und 2 Monaten) sollte denjenigen verabreicht werden, die HBIG erhalten, plus eine Auffrischungsdosis nach 12 Monaten für diejenigen, die weiterhin gefährdet sind.
Schwangerschaft
Alle Babys, die von infizierten Müttern geboren werden, sollten eine vollständige Hepatitis-B-Impfserie erhalten.
Babys, die von hochinfektiösen Müttern geboren werden, sollten HBIG erhalten (vorzugsweise innerhalb von 24 Stunden nach der Geburt) sowie eine aktive Immunisierung.
HBIG kann gleichzeitig mit dem Impfstoff verabreicht werden, jedoch an einer anderen Stelle.
Dies reduziert die vertikale Übertragung um 90%.
Weiterführende Literatur und Referenzen
- Richtlinien für Hepatitis-B- und C-Tests; Weltgesundheitsorganisation (Februar 2017)
- Philips CA, Ahamed R, Abduljaleel JK, et al; Kritische Aktualisierungen zur chronischen Hepatitis-B-Virus-Infektion im Jahr 2021. Cureus. 2021 Okt 30;13(10):e19152. doi: 10.7759/cureus.19152. eCollection 2021 Okt.
- Hepatitis B: Leitfaden, Daten und Analyse; UK Health Security Agency, 2. Februar 2023
- Hepatitis-B-Informationsblatt; Weltgesundheitsorganisation, aktualisiert im Juli 2025
- Impfung gegen Infektionskrankheiten - das Grüne Buch (neueste Ausgabe); UK Gesundheitsbehörde für Sicherheit.
- Aspinall EJ, Hawkins G, Fraser A, et al; Prävention, Diagnose, Behandlung und Pflege von Hepatitis B: ein Überblick. Occup Med (Lond). 2011 Dez;61(8):531-40.
- Cooke GS, Main J, Thursz MR; Behandlung von Hepatitis B. BMJ. 2010 Jan 5;340:b5429. doi: 10.1136/bmj.b5429.
- Tripathi N, Mousa OY; Hepatitis B
- EASL 2017 Klinische Praxisleitlinien zur Behandlung der Hepatitis-B-Virus-Infektion; Europäische Vereinigung zur Erforschung der Leber (2017)
- Hepatitis B; NICE CKS, Februar 2022 (nur für UK-Zugang)
- Management der Koinfektion mit HIV-1 und Hepatitis B oder C Virus; Britische HIV-Vereinigung (2010)
- Britische nationale Richtlinie zur Behandlung der viralen Hepatitiden A, B und C; Britische Vereinigung für sexuelle Gesundheit und HIV (2015)
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
Nächste Überprüfung fällig: 23. März 2027
24. März 2022 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos