Eisenmangelanämie
Begutachtet von Dr Doug McKechnie, MRCGPZuletzt aktualisiert von Dr Philippa Vincent, MRCGPLast updated 21. Aug 2024
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Medizinische Fachkräfte
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our Gesundheitsartikel more useful.
In diesem Artikel:
There are separate Kinderanämie und Anämie in der Schwangerschaft articles.
Lesen Sie unten weiter
Was ist Eisenmangelanämie?
Eisenmangelanämie (IDA) tritt auf, wenn der Körper nicht genügend Eisen hat, um die Produktion roter Blutkörperchen zu unterstützen.
Die Weltgesundheitsorganisation definiert Anämie als:1
Hämoglobin (Hb) <130 g/L bei Männern ab 15 Jahren.
Hb <120 g/dL bei nicht schwangeren Frauen ab 15 Jahren.
Das Versäumnis, eine IDA in der Primärversorgung angemessen zu untersuchen, kann zu erheblichen Verzögerungen bei der endgültigen Diagnose führen, verbunden mit Morbidität.
Wie häufig ist Eisenmangelanämie? (Epidemiologie)
Zurück zum InhaltEisenmangel ist die häufigste Ursache für Anämie weltweit und betrifft etwa 500 Millionen Menschen.2
In the developed world, 2-5% of adult men and postmenopausal women have IDA.
Eisenmangel und IDA sind bei Kleinkindern häufig.3
Eisenmangel ist weltweit die häufigste Ursache für Anämie in der Schwangerschaft; schwere Anämie kann sehr ernste Folgen für Mütter und Babys haben.4
Prämenopausale Frauen haben eine höhere Inzidenz von IDA aufgrund von Menstruationsblutverlusten und Schwangerschaft.
Lesen Sie unten weiter
Ursachen der Eisenmangelanämie (Ätiologie)
Zurück zum InhaltUrsachen von Eisenmangel2 may be classified as those due to:
Übermäßiger Blutverlust
Blutverlust aus dem Magen-Darm-Trakt (GI-Trakt) ist die häufigste Ursache für IDA bei erwachsenen Männern und postmenopausalen Frauen.5
Blutverlust aufgrund von Menorrhagie ist die häufigste Ursache für Eisenmangel bei prämenopausalen Frauen.
In tropischen Ländern kann ein Befall des Darms IDA verursachen, insbesondere durch Hakenwürmer und Schistosomiasis.
Häufige Ursachen für GI-Blutverlust sind:
Verwendung von nichtsteroidalen entzündungshemmenden Medikamenten (NSAID).
Angiodysplasie.
Weitere Ursachen für Eisenmangelanämie sind:
Andere bösartige Tumoren des Magen-Darm-Trakts.
Blutende Ösophagusvarizen.
Entzündliche Darmerkrankung.
Hämorrhoiden.
Ösophagitis und gastroösophageale Refluxkrankheit.
Postpartale Blutung.
Wiederkehrendes Nasenbluten.
Bösartigkeit des Harntrakts.
Nach einer größeren Operation oder einem schweren Trauma, wenn der Ersatz unzureichend war.
Nach einer Blutspende.
Ernährungsmängel
Ernährungsbedingter Eisenmangel ist weltweit eine der bedeutendsten Ursachen6 and certain groups in the UK are more at risk; these include people living with socio-economic deprivation, children and those from ethnic minority groups.78
Kleinkinder im Vereinigten Königreich haben ein höheres Risiko; Eisenmangelanämie wird besonders mit langem Stillen, früher Einführung von Kuhmilch und unzureichender eisenreicher Ernährung beim Abstillen in Verbindung gebracht.8
Fleisch ist tendenziell eisenreicher als Gemüse, daher sind Vegetarier einem größeren Risiko ausgesetzt. Ein geringer Fisch- und rotes Fleischkonsum wurde mit der Entstehung von Eisenmangelanämie in Verbindung gebracht.9 However, green vegetables and pulses are a good source of iron and a proper vegetarian diet should not lead to deficiency.
Fehlende Eisenaufnahme
Die Ernährung muss nicht nur ausreichende Mengen an Eisen enthalten, sondern das Eisen muss auch in einer Form vorliegen, die aufgenommen werden kann.
Eisen kann im zweiwertigen Zustand viel leichter aufgenommen werden als im dreiwertigen Zustand.
Faktoren, die die Eisenaufnahme beeinflussen:
Einige Medikamente können sich an Eisen binden und die Aufnahme verhindern. Tetracycline und Chinolone chelatieren mit Eisen, sodass weder das Antibiotikum noch das Eisen aufgenommen wird.
Antacids and proton pump inhibitors may also impair absorption by raising gastric pH. 2
Phytate (in Vollkorngetreide, Nüssen, Samen und Hülsenfrüchten enthalten), Polyphenole (in Tee und Kaffee enthalten) und Kalzium (in Milchprodukten) beeinträchtigen die Eisenaufnahme.
Die Eisenaufnahme kann durch eine Ernährung, die reich an Fisch, rotem Fleisch und weißem Fleisch ist, erhöht werden.
Vitamin C kann die Eisenaufnahme verbessern. Patienten können ermutigt werden, ein Glas Orangensaft mit ihren Eisentabletten zu trinken.
Malabsorptionszustände wie Zöliakie (meist begleitet von Folsäuremangel) verringern die Eisenaufnahme.
Es kann nach einer teilweisen oder vollständigen Gastrektomie auftreten, häufiger mit zunehmender Anzahl postoperativer Jahre.
Helicobacter pylori colonisation appears to impair iron uptake and increase iron loss.
Übermäßiger Bedarf an Eisen
Zeiten mit hohem Eisenbedarf sollten durch eine höhere Aufnahme aus der Ernährung gedeckt werden.
Wenn die Ernährung nicht ausreichend ist, wird eine Aufnahme, die sonst ausreichend wäre, unzureichend - zum Beispiel bei:
Zeiten schnellen Wachstums bei Kindern.
Schwangerschaft, insbesondere mit Zwillingen.
Exfoliative Hauterkrankung.
Symptome der Eisenmangelanämie (Präsentation)
Zurück zum InhaltIDA is often an incidental finding rather than a presenting feature. Chronic, slow blood loss can lead to compensation by the body and little in the way of symptoms. If symptoms occur, they can include: 2
Müdigkeit.
Atemnot bei Anstrengung.
Herzklopfen.
Wunde Zunge und Geschmacksstörung.
Veränderungen im Haar/Haarausfall.
Juckreiz.
Kopfschmerzen.
Tinnitus.
Angina, die auftreten kann, wenn eine bestehende koronare Herzkrankheit vorliegt.
Very rarely, dysphagia due to an oesophageal web with chronic iron deficiency. This is the Plummer-Vinson-Syndrom and there is an association with Ösophaguskarzinom.
Symptoms of severe anaemia (usually not occurring until Hb is <7 g/dL) include: shortness of breath at rest, angina and ankle swelling. These symptoms may occur at higher Hb levels if there is co-existing cardiorespiratory disease. 2
Lesen Sie unten weiter
Anamnese
Zurück zum InhaltDecken Sie die folgenden Punkte ab, um potenzielle Ursachen zu finden:
Aktuelle/jüngste Ernährung - geringe Eisenaufnahme oder beeinträchtigte Absorption.
Medikamentenanamnese - NSAR, selektive Serotonin-Wiederaufnahmehemmer (SSRIs), Clopidogrel und Kortikosteroide könnten alle eine potenzielle Ursache sein.
Jede sichtbare Blutung, die vom Patienten bemerkt wird - z.B. Nasenbluten, rektale Blutung.
Verlauf der letzten Blutspende.
Menstruationsgeschichte bei Frauen.
Verlauf der jüngsten Erkrankung: könnte auf GI-Blutung hindeuten - z.B. Gewichtsverlust, Veränderung der Stuhlgewohnheiten, Dyspepsie.
Vorgeschichte von früheren GI-Erkrankungen oder Operationen.
Reisegeschichte (z. B. Hakenwurmbefall), wenn kürzlich Reisen in die Tropen unternommen wurden.
Familiengeschichte, einschließlich erblicher hämatologischer Störungen wie Thalassämie; Blutungsstörungen und Teleangiektasie; IDA, was auf eine potenziell erbliche Störung der Eisenaufnahme hinweisen kann.
Untersuchung
Zurück zum InhaltUntersuchen Sie den Bauch auf abdominelle Massen, Organvergrößerung, Lymphadenopathie und andere Merkmale von intraabdominalen Erkrankungen.
Eine rektale Untersuchung ist selten hilfreich, es sei denn, es gibt rektale Blutungen oder Tenesmus. Verschieben Sie sie bis zur Koloskopie.
If menorrhagia is thought to be the cause: perform a vaginal/bimanual examination, examine the cervix and perform a cervical smear and swabs as appropriate (see separate article Menorrhagie for further details). An ultra-sound scan might be needed to assess for causes such as fibroids.
Anzeichen
Blässe (am besten in der Schleimhaut der Zunge und des Mundes zu sehen, insbesondere bei Menschen mit dunkler Haut).
Koilonychie (löffelförmige Nägel mit längs verlaufenden Rillen).
Anguläre Cheilitis (Geschwürbildung an den Mundwinkeln).
Atrophische Glossitis.
Bei ausgeprägter Anämie können Tachykardie, ein Flussgeräusch, Herzvergrößerung, Knöchelödeme und Herzinsuffizienz auftreten.
KOILONYCHIE
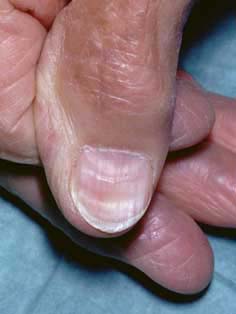
Beachten Sie den löffelförmigen Nagel der Koilonychie mit den längs verlaufenden Rillen.
Weitere Anzeichen, die möglicherweise zu sehen sind, umfassen:
Stigmata einer chronischen Lebererkrankung, möglicherweise Zirrhose.
Multiple telangiectasias, which may be a feature of hereditary haemorrhagic telangiectasia, also known as Osler-Weber-Rendu-Syndrom.
Pigmentierung der Lippen und der Mundschleimhaut, die auf das Peutz-Jeghers-Syndrom hindeuten könnte.
Bestätigung der Diagnose
Zurück zum InhaltIDA kann in den meisten Fällen durch ein vollständiges Blutbild (FBC) und den Serumferritinspiegel diagnostiziert werden.10
BBK: zeigt eine hypochrome mikrozytäre Anämie (obwohl es ein gemischtes Bild mit gleichzeitigem B12- oder Folsäuremangel geben kann):
Hypochromie bedeutet, dass es einen niedrigen mittleren korpuskulären Hämoglobingehalt (MCH) gibt.
Mikrozytose bedeutet, dass ein niedriges mittleres korpuskuläres Volumen (MCV) vorliegt.
Denken Sie daran, dass eine Hämoglobinopathie auch eine hypochrome mikrozytäre Anämie verursachen kann.
Serumferritin: sollte gemessen werden, um einen Eisenmangel zu bestätigen:
Dies korreliert mit den gesamten Eisenspeichern des Körpers.
Allerdings können Ferritinspiegel erhöht sein, wenn eine Infektion oder Entzündung vorliegt, selbst wenn die Eisenspeicher niedrig sind.
A cut-off ferritin level varies between 12-15 mcg/L to confirm iron deficiency.
Bei gleichzeitiger chronisch-entzündlicher Erkrankung sollte der Kliniker in Erwägung ziehen, fachlichen Rat zu anderen Maßnahmen des Eisenstatus einzuholen.
Blutausstrich: Anisozytose (Größenvariation zwischen roten Blutkörperchen) und Poikilozytose (abnorm geformte rote Blutkörperchen) sind erkennbar.
Differentialdiagnose
Zurück zum InhaltAndere Ursachen für mikrozytäre Anämie, einschließlich:
Thalassämie (and thalassaemia trait).
Sideroblastische Anämie.
Diagnosing iron-deficiency anaemia (investigations)
Zurück zum InhaltUrin sollte bei allen Patienten getestet werden.
Alle Männer und postmenopausalen Frauen sollten für obere und/oder untere GI-Untersuchungen in Betracht gezogen werden. Endoskopie oder CT-Scan sind akzeptabel. Endoskopie wird bevorzugt. Ein qFIT-Test wird oft benötigt, bevor eine Koloskopie angefordert werden kann.
Alle Patienten sollten auf Zöliakie untersucht werden.
Wenn die Ösophagogastroduodenoskopie (OGD) die erste Untersuchung ist, sollte auch eine untere GI-Endoskopie durchgeführt werden, es sei denn, es wird ein fortgeschrittenes Magenkarzinom oder eine Zöliakie festgestellt. Selbst wenn eine Zöliakie festgestellt wurde, sollte eine Koloskopie in Betracht gezogen werden, wenn der Patient über 50 Jahre alt ist oder eine signifikante familiäre Vorgeschichte von Kolonkarzinomen hat.
Wenn Symptome auf eine Erkrankung des Dünndarms hindeuten oder wenn normale Eisenwerte durch eine Eisentherapie nicht wiederhergestellt (oder aufrechterhalten) werden können, kann eine direkte Visualisierung des Dünndarms erforderlich sein.
If the patient has recurrent IDA and normal OGD and colonoscopy, testing for (and subsequent eradication of) H. pylori is advised.
Prämenopausale Frauen sollten sich einer Endoskopie unterziehen, wenn sie über 50 Jahre alt sind, es suggestive gastrointestinale Symptome gibt oder eine starke familiäre Vorgeschichte von Darmkrebs vorliegt.
Untersuchungen des oberen und unteren Gastrointestinaltrakts werden für Patienten über 50 Jahre empfohlen, die sich einer Gastrektomie unterzogen haben.
Nur postmenopausale Frauen und Männer über 50 Jahre sollten GI-Untersuchungen bei Eisenmangel ohne Anämie durchführen lassen.
NB: Die Angemessenheit der Untersuchung von Patienten, die gebrechlich sind und/oder erhebliche Komorbiditäten aufweisen, muss individuell abgewogen werden. Der Schweregrad und die Art der Anämie sollten gegen das Risiko der Darmvorbereitung und die Frage abgewogen werden, ob der Patient in der Lage ist, die Behandlung zu ertragen (falls eine kolorektale Ursache gefunden wurde).
Who should be referred to secondary care? 11 2
Zurück zum InhaltDringende Überweisung über einen vermuteten Krebsweg zur Untersuchung und Diagnose innerhalb von 4 Wochen: wenn sie 60 Jahre oder älter sind, oder unter 50 Jahre alt sind und einen positiven qFIT-Test oder eine Veränderung der Stuhlgewohnheiten im Zusammenhang mit IDA aufweisen.
Überweisung an die Gastroenterologie:
Alle Männer und postmenopausalen Frauen mit IDA, es sei denn, sie haben offensichtliche nicht-gastrointestinale Blutungen. Männer mit einem Hb-Wert von weniger als 120 g/L und postmenopausale Frauen mit einem Hb-Wert von weniger als 100 g/L sollten dringender untersucht werden, da niedrigere Hb-Werte auf ernstere Erkrankungen hindeuten.
Alle Personen ab 50 Jahren mit ausgeprägter Anämie oder einer signifikanten familiären Vorgeschichte von kolorektalem Karzinom, auch wenn Zöliakie festgestellt wird.
Prämenopausale Frauen, wenn sie unter 50 Jahre alt sind und kolorektale Symptome, eine starke familiäre Vorbelastung (zwei betroffene Verwandte ersten Grades oder nur ein betroffener Verwandter ersten Grades vor dem Alter von 50 Jahren) von gastrointestinalem Krebs oder eine anhaltende IDA trotz Behandlung haben.
Überweisen Sie Frauen an die Gynäkologie, wenn:
Menorrhagie spricht nicht auf die medizinische Behandlung an.
Postmenopausale Blutung.
Schwanger und hat erhebliche Symptome und/oder schwere Anämie (Hb weniger als 70 g/L), oder späte Schwangerschaft (über 34 Wochen), oder wenn es keinen Erfolg auf einen Versuch mit oralem Eisen gibt.
Auch Personen überweisen:
Wenn die Zöliakie-Serologie positiv ist - an die Gastroenterologie überweisen.
Wenn sie eine schwere Anämie mit Anzeichen von Herzinsuffizienz haben.
Wenn sie die orale Eisenbehandlung nicht vertragen oder nicht darauf ansprechen.
Die zunächst auf eine Eisenbehandlung angesprochen haben, aber erneut Anämie entwickeln, ohne eine offensichtliche zugrunde liegende Ursache.
Wenn die Art der Anämie unklar ist.
Wenn weitere hämatologische Untersuchungen, wie z.B. eine Knochenmarkuntersuchung oder eine Untersuchung des Blutungszustands, in der Primärversorgung nicht durchgeführt werden können.
Behandlung von Eisenmangelanämie
Zurück zum InhaltDie Behandlung des Eisenmangels sollte begonnen werden, bevor die Ergebnisse der Untersuchungen vorliegen.
Eisensalze sollten oral verabreicht werden, es sei denn, es gibt gute Gründe für die Verwendung eines anderen Weges. Eisen(II)-Salze zeigen nur marginale Unterschiede in der Effizienz der Eisenaufnahme.12 Ferric maltol may be better tolerated and has been licensed in Europe and the United States.13
Orale Eisensupplementierung sollte niemals mehr als einmal täglich verabreicht werden. Die Absorption ist größer, wenn sie an abwechselnden Tagen gegeben wird, aber die Erholung der Hämoglobinwerte ist langsamer als bei einer täglichen Dosierung.14
Die Einnahme von Eisen zwei- oder dreimal täglich erhöht die Nebenwirkungen (und verringert die Compliance, erhöht die Kosten und hat keinen Nutzen bei der Erholung von IDA).
Wenn die zugrunde liegende Ursache bekannt ist, sollte diese angemessen behandelt werden.
Eisenreiche Lebensmittel umfassen dunkelgrünes Gemüse, Fleisch, Aprikosen, Pflaumen, Rosinen und eisenangereichertes Brot oder Müsli.
Parenterale Eisensubstitution12
Parenterales Eisen wird in der Regel dann eingesetzt, wenn die orale Therapie erfolglos ist, weil der Patient orales Eisen nicht verträgt oder es nicht zuverlässig einnimmt, bei anhaltendem Blutverlust oder bei Malabsorption. Es wird auch verwendet, wenn ein Patient mit schwerer IDA (Hb < 70) oder IDA mit erheblichen Symptomen von Atemnot vorstellig wird.
Parenterales Eisen neigt dazu, eine schnellere Hämoglobinantwort zu erzeugen als orales Eisen, und es gibt gute Belege für die Sicherheit.15
Eisen kann parenteral als Eisendextran, Eisensaccharose, Eisen-Carboxymaltose oder Eisen-Derisomaltose verabreicht werden.
Viele Patienten mit chronischem Nierenversagen, die Hämodialyse erhalten (und einige, die Peritonealdialyse erhalten), benötigen regelmäßig Eisen über den intravenösen Weg.
Nebenwirkungen der Eisensupplementierung
Zurück zum InhaltHäufige Nebenwirkungen nehmen in der Regel mit der Zeit ab und umfassen:
Verstopfung.
Schwarzer Stuhl.
Durchfall.
Sodbrennen.
Übelkeit.
Abdominale/epigastrische Schmerzen.
Intravenous iron therapy may cause Hypophosphatämie. Es wird empfohlen, dass Kliniker dies in Betracht ziehen, insbesondere bei Patienten mit Schwäche, Knochenschmerzen und zunehmender Müdigkeit, aber dass ein Screening für alle Patienten nicht erforderlich ist.16
Überwachung der Reaktion auf die Behandlung
Zurück zum InhaltDas Blutbild sollte 2-4 Wochen nach Beginn der Behandlung überprüft werden.2
Wenn es eine Reaktion auf die Behandlung gibt
Überprüfen Sie das FBC in 2-4 Monaten erneut, um sicherzustellen, dass die Hb-Werte wieder normal sind.
Sobald die Hb-Werte normal sind, die Behandlung für drei Monate fortsetzen.
Überprüfen Sie FBC alle drei Monate für ein Jahr erneut.
Überprüfen Sie nach einem weiteren Jahr erneut.
Wenn Hb oder die roten Blutkörperchen-Indizes unter den Normalwert fallen, geben Sie zusätzliches Eisen.
Wenn die Reaktion auf die Behandlung unzureichend ist
Bewerten Sie die Compliance; wird das Eisenpräparat vertragen?
Wenn es Probleme mit der Einhaltung gibt:
Erwägen Sie die Verschreibung eines Abführmittels, wenn Verstopfung auftritt.
Raten Sie dem Patienten, Eisen mit oder nach den Mahlzeiten einzunehmen.
Beruhigen Sie den Patienten, dass schwarzer Stuhlgang normal und harmlos ist.
Versuchen Sie eine andere Formulierung mit einem geringeren Gehalt an elementarem Eisen - z.B. Eisen(II)-gluconat.
Wenn orale Ergänzungen weiterhin nicht vertragen werden, ziehen Sie in Betracht, einen Spezialisten um Rat zu fragen. Wenn der Patient orales Eisen nicht verträgt oder eine Malabsorption vorliegt, kann parenterales Eisen in der Sekundärversorgung verabreicht werden.2
Eine Transfusion ist gelegentlich notwendig und ist für diejenigen reserviert, die ein Risiko für kardiovaskuläre Instabilität haben.
Wenn der Hb-Wert nach 2-4 Wochen um weniger als 2 g/dL steigt, sollte eine Überweisung zur fachärztlichen Beurteilung und Beratung erfolgen.
Weiterführende Literatur und Referenzen
- NDR (Ernährungs- und Diätressourcen) UK
- Eisenmangelanämie—eine fortwährende Herausforderung; The Lancet Hämatologie, Bd. 9, Ausg. 11
- Eisen und Gesundheit; Gov.UK
- Eisenmangelanämie; Science Direct
- Eisenmangelanämie: Prävalenz und assoziierte Faktoren bei Bewohnern der nördlichen Asir-Region, Saudi-Arabien; T Belali
- Kumar A, Sharma E, Marley A, et al; Eisenmangelanämie: Pathophysiologie, Bewertung, praktische Behandlung. BMJ Open Gastroenterol. 2022 Jan;9(1):e000759. doi: 10.1136/bmjgast-2021-000759.
- Hypophosphatämie nach intravenöser Eisenbehandlung: Umfassende Übersicht über klinische Befunde und Empfehlungen für das Management; B Schaefer et al
- Eisentherapie optimal nutzen; I Beales, BMJ
- Das SN, Devi A, Mohanta BB, et al; Orale versus intravenöse Eisensupplementierung bei Eisenmangelanämie: Eine Beobachtungsstudie. J Family Med Prim Care. 30. Juli 2020;9(7):3619-3622. doi: 10.4103/jfmpc.jfmpc_559_20. eCollection Juli 2020.
- Schmidt C, Allen S, Kopyt N, et al; Eisenersatztherapie mit oralem Ferric Maltol: Überprüfung der Evidenz und Expertenmeinung. J Clin Med. 2021 Sep 28;10(19):4448. doi: 10.3390/jcm10194448.
- Hämoglobinkonzentrationen zur Diagnose von Anämie und Beurteilung des Schweregrads; Weltgesundheitsorganisation, 2011
- Anämie - Eisenmangel; NICE CKS, August 2024 (nur für UK-Zugang)
- Wang B, Zhan S, Gong T, et al; Eisen-Therapie zur Verbesserung der psychomotorischen Entwicklung und kognitiven Funktion bei Kindern unter drei Jahren mit Eisenmangelanämie. Cochrane Database Syst Rev. 2013 Jun 6;6:CD001444. doi: 10.1002/14651858.CD001444.pub2.
- Reveiz L, Gyte GM, Cuervo LG, et al; Behandlungen für Eisenmangelanämie in der Schwangerschaft. Cochrane Database Syst Rev. 2011 Okt 5;(10):CD003094.
- Altern und Lebensverlauf; Weltgesundheitsorganisation
- Kumar A, Sharma E, Marley A, et al; Eisenmangelanämie: Pathophysiologie, Bewertung, praktische Behandlung. BMJ Open Gastroenterol. 2022 Jan;9(1):e000759. doi: 10.1136/bmjgast-2021-000759.
- Eisen und Gesundheit; Gov.UK
- Eisenmangelanämie; Science Direct
- Eisenmangelanämie: Prävalenz und assoziierte Faktoren bei Bewohnern der nördlichen Asir-Region, Saudi-Arabien; T Belali
- Pasricha SR, Flecknoe-Brown SC, Allen KJ, et al; Diagnose und Behandlung der Eisenmangelanämie: ein klinisches Update. Med J Aust. 2010 Nov 1;193(9):525-32.
- Verdacht auf Krebs: Erkennung und Überweisung; NICE-Richtlinie (2015 - zuletzt aktualisiert im Januar 2026)
- Britisches Nationales Arzneimittelverzeichnis (BNF); NICE Evidenzdienste (nur in Großbritannien zugänglich)
- Schmidt C, Allen S, Kopyt N, et al; Eisenersatztherapie mit oralem Ferric Maltol: Überprüfung der Evidenz und Expertenmeinung. J Clin Med. 2021 Sep 28;10(19):4448. doi: 10.3390/jcm10194448.
- Eisentherapie optimal nutzen; I Beales, BMJ
- Das SN, Devi A, Mohanta BB, et al; Orale versus intravenöse Eisensupplementierung bei Eisenmangelanämie: Eine Beobachtungsstudie. J Family Med Prim Care. 30. Juli 2020;9(7):3619-3622. doi: 10.4103/jfmpc.jfmpc_559_20. eCollection Juli 2020.
- Hypophosphatämie nach intravenöser Eisenbehandlung: Umfassende Übersicht über klinische Befunde und Empfehlungen für das Management; B Schaefer et al
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
Nächste Überprüfung fällig: 20. Aug 2027
21. Aug 2024 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos