Lyme disease
Peer reviewed by Dr Toni Hazell, MRCGPLast updated by Dr Hayley Willacy, FRCGP Last updated 29 Apr 2022
Meets Patient’s editorial guidelines
- DownloadDownload
- Share
- Language
- Discussion
- Audio Version
Medical Professionals
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Lyme disease article more useful, or one of our other health articles.
In this article:
Continue reading below
What is Lyme disease?1
Lyme disease was formally described following the investigation of a collection of patients with rashes and swollen joints occurring in Lyme, Connecticut in the 1970s.
Lyme disease is caused by the bacterium Borrelia burgdorferi, which is a spirochaete. Recent studies have shown that there are several genospecies and the group as a whole is referred to as B. burgdorferi sensu lato. Humans may contract it when they are bitten by ticks of the Ixodes species which are infected by B. burgdorferi.
The disease is caused by the infection and the body's immune response to infection. Different strains of Borrelia spp. cause different clinical manifestations of Lyme disease and this explains differences between the disease in Europe and the disease in the USA. Borrelia burgdorferi is predominant in the USA and is associated with arthritis, whereas B. garinii is found in Eurasia and is linked to neurological problems.2
Although there is a rising incidence, this is likely to be due to better detection and surveillance. It is still a rare disease.
Pathophysiology
Back to contentsThe spirochaete responsible is transmitted from host to host by Ixodes spp. or deer ticks. Understanding the life cycle of these organisms gives better understanding of the epidemiology, other clinical aspects and prevention of Lyme disease. The Ixodes tick:
Is made up of different species, found in different areas of the world- as above.2
Emerges in a larval form in the summer and feeds just once on a host animal (often a mouse).
In the spring the larva becomes a nymph and feeds, again only once, from a similar animal host. Humans can be victims in the nymph stage (most tick bites in humans occur at this time in spring and early summer).
In the autumn the adult tick finally emerges to feed on deer, again just once. Humans can be hosts at this stage.
The spirochaete responsible:
Is transmitted by the tick. The tick must have fed on a host significantly infected with spirochaete to pass on the infection to man.
Once it infects the tick, it has to go through a particular cycle of multiplication and dissemination to salivary glands within the tick before it can be passed on to the animal victim. A tick must be attached for some time to a person before infection can be passed on.
Once the spirochaete infects the host there may be one of several consequences:
The infection is cleared by host defences. This means the person will have had no clinical manifestations, be asymptomatic but seropositive.
The organism spreads by direct invasion. This is believed to be a feature in early disease. For example, erythema migrans is thought to result from the inflammatory response to direct invasion of the organism in the skin.
The organism excites an immune response in the host, which causes a variety of clinical manifestations around the body. In such cases there is no evidence of direct bacterial invasion. The manifestations of Lyme disease are related to the particular Borrelia spp. strain involved. Particular strains are found in different countries - for example :
B. garnii, found in Europe, is associated with neurological disease.
B. afzelii from Europe is associated with acrodermatitis chronica atrophicans.
B. burgdorferi sensu stricto is the only species isolated in the USA with an associated pattern of musculoskeletal and neurological complications.
B. valaisiana has a relatively high prevalence in British ticks and only rarely causes the classic erythema migrans rash.
All strains are found in the UK but B. garnii is the most prevalent.
Continue reading below
How common is Lyme disease? (Epidemiology)
Back to contentsIn the UK, areas where infection is acquired include Exmoor, the New Forest, the South Downs, parts of Wiltshire and Berkshire, Surrey, West Sussex, Thetford Forest, the Lake District, the North Yorkshire moors and the Scottish Highlands.1
About 15% of confirmed cases are reported to have been acquired abroad and mostly by holidaymakers. The majority are acquired in the USA, France, Germany, Scandinavia and other northern and central European countries.3 Recently numbers of cases in the UK acquired in central and eastern Europe have been increasing. The infection can also be found in temperate forested areas of Asia, including Russia, China and Japan.
Laboratory-confirmed reports of Lyme borreliosis have risen steadily since reporting began in 1986. Several factors have contributed to the observed increase, including increased awareness of the disease, access to diagnostic facilities, more sensitive diagnostic methods, the enhanced surveillance scheme (introduced in 1996) and, since 2000, more complete reporting of cases. Other possible factors producing a real increase include successively mild winters increasing the geographical range of areas with climate suited to the tick both in the UK and Europe, more holiday travel to high endemic areas and the increasing popularity of holidays involving walking and mountain biking.
Over 6,900 cases have been reported in England and Wales since enhanced surveillance began in 1997. The mean incidence rate of confirmed cases is now approximately 1.73 cases per 100,000 population. In 2018 , the confirmed cases peaked at 2.77 cases per 100,000 population.4 . It is thought that there are many more undiagnosed cases, with estimates of true incidence around 2-3,000 cases per year.
Cases occur throughout the year but the peak is in the summer months.
Lyme disease affects people of all ages and gender but the peak ages affected are 45-64 and 24-44.4
Lyme disease symptoms1 2
Back to contentsSome of those infected will have no symptoms. Patients with Lyme disease may not remember being bitten by the often innocuous tick. The presentation depends on the stage of disease.
Early Lyme disease (stage 1, or localised disease)
The characteristic manifestation is erythema migrans:
A circular rash at the site of the infectious tick attachment that radiates from the bite, within 3-36 days.
In Europe this has been found to be the presenting sign in up to 90% of cases and may be the only manifestation. The literature varies on this point and may be due to species variation in different parts of the world. It may occur in as few as 60% of cases.5
The rash is round or oval, and pink, red or purple. There is often central erythema with sparing around it, giving a target-like appearance; the diameter is usually larger than 5 cm. The target-like appearance is common in European-acquired infection.
The nature of the rash and the likelihood of its presence are partly dependent on the species involved and therefore differ between continents. For infection acquired in the USA, the classic central sparing appearance may be less common and the lesion may have uniform colour. It may be that as many as two thirds of erythema migrans lesions do not have this 'target' appearance, contributing to the diagnostic challenge.6
Untreated, this can last for some weeks but eventually resolves.
In Europe, around a third have associated nonspecific flu-like symptoms.
Erythema migrans 'bullseye" rash of Lyme disease
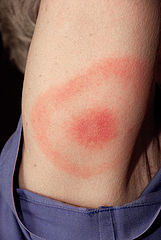
© CDC/James Gathany, Public domain, via Wikimedia Commons
Disseminated Lyme disease (stage 2 disease)
This disseminated stage is still considered to be early infection and occurs days to months later, with:
Flu-like illness: symptoms include joint and muscle pains, headache, fever, tiredness, nausea or vomiting. This is more common in the USA.
Neurological disorders or neuroborreliosis (10% of untreated cases):7
In Europe this is the second most common presentation after erythema migrans.
Unilateral or bilateral facial nerve palsies are the most common neurological manifestations in Europe and the USA. Rarely, other cranial nerves may be involved.
Meningism and meningitis may occur alone or with other neurological manifestations. It is usually at the mild end of the spectrum but can be more severe.
Mild encephalitis producing malaise and fatigue.
Peripheral mononeuritis.
Lymphocytic meningoradiculitis (Bannwarth's syndrome), which is more common in Europe than in the USA.8
Cardiovascular problems:9 myopericarditis may occur but is rare in the UK. This presents with syncope, chest pain or breathlessness. ECG shows atrioventricular or first-degree heart block.
Lymphocytomas: these are bluish-red nodular lesions infiltrated with lymphocytes. They typically appear on the earlobe or nipple. They occur occasionally in Europe and are very rare in the USA.
Late manifestations of Lyme disease (stage 3 disease)
Arthritis: this is uncommon in the UK but may be present if infection is acquired in the USA. There are usually recurrent attacks in one or more large joints, particularly the knee.10 It often presents as a large knee effusion, or a Baker's cyst. There is occasional progression to a chronic arthritic condition.
Acrodermatitis chronica atrophicans:11 this is a rare skin condition that can occur years after the infection. Extensor surfaces of the limbs develop blue-red discolouration and swelling. There can be associated peripheral neuropathy.
Late neurological disorders: these include polyneuropathy, chronic encephalomyelitis, vertigo and psychosis.
Chronic Lyme disease (persistent symptoms despite adequate therapy) and 'post-Lyme syndrome' (described as similar to chronic fatigue syndrome or fibromyalgia), both very controversial areas.5 12
Continue reading below
Differential diagnosis
Back to contentsOf erythema migrans:1
Hypersensitivity reaction to a tick or other insect bite. (Less than 5 cm and usually resolves in a few days).
Infections which can mimic certain aspects of the typical multisystem illness seen in chronic Lyme disease include:
Viral infections - for example:
West Nile virus infection
Bacterial infections - for example:
Investigations6
Back to contentsThere is acknowledged difficulty in making a diagnosis clinically.13 Even cases that seem highly suspicious may test negative, and cases that appear to have a low likelihood of testing positive, will do so.
The National Institute for Health and Care Excellence (NICE) has published quality standard guidance on Lyme disease.14 n addition to recommending that local authorities should work with organisations to promote awareness of Lyme disease, they have issued three quality standards which relate to diagnosis and treatment. They are:
Patients with erythema migrans should be diagnosed with and treated for Lyme disease based on clinical assessment, without laboratory testing.
Patients without erythema migrans who are suspected to have Lyme disease and who have an negative ELISA test within four weeks of developing symptoms, should have the test repeated 4-6 weeks later. The rationale is that testing before four weeks may result in a false negative tiest.
Initial treatment for Lyme disease should be with antibiotics, with dose, duration and type determined by symptoms.
People with a typical rash of erythema migrans should be treated with antibiotics and not tested. This is because the antibody test has very low sensitivity at this stage as the antibody response takes some time to develop. False negatives in the acute phase are as high as 50%, even in those with disseminated disease.Testing should not be used to screen for Lyme disease in people with a low risk of infection and nonspecific symptoms, as this has poor positive predictive value.
When and how to test1
If considering testing for Lyme disease, it is advisable to discuss this first with the local microbiologist, an infectious disease specialist, or with the Rare and Imported Pathogens Laboratory (RIPL) of Public Health England (PHE). RIPL can be contacted by phone in weekday working hours on 01980 612348.
Discuss the diagnosis and management of Lyme disease in children and young people aged under 18 years with a specialist, unless they have a single erythema migrans lesion and no other symptoms.
For all other people with erythema migrans who have no evidence of focal symptoms (for example, neurological, cardiac, or joint involvement), start treatment with oral antibiotics.
If Lyme disease is suspected in people without erythema migrans, offer an enzyme-linked immunosorbent assay (ELISA) test for Lyme disease.
If there is a high clinical suspicion of Lyme disease, consider starting treatment with antibiotics while waiting for the results.
If the ELISA test (in people without erythema migrans) is:
Positive or equivocal - perform an immunoblot test for Lyme disease. Consider starting treatment with antibiotics while awaiting test results (if there is high clinical suspicion of Lyme disease).
Negative and the person still has symptoms - review their history and symptoms, and consider an alternative diagnosis.
If Lyme disease is still suspected in people tested within four weeks from symptom onset, repeat the ELISA 4-6 weeks after the first ELISA test.
If Lyme disease is still suspected in people who have had symptoms for 12 weeks or more, perform an immunoblot test.
If the immunoblot tests is positive - diagnose Lyme disease. Start treatment with oral antibiotics.
Negative but symptoms persist - consider a discussion with or referral to a specialist (regardless of the ELISA result) to review whether further tests are required or to consider alternative diagnoses.
Negative and symptoms have resolved - no treatment is required.
Be cautious about diagnosing Lyme disease in people without a supportive history or positive serological testing because of the risk of missing an alternative diagnosis or providing inappropriate treatment.
Refer people with focal symptoms to the appropriate specialist, or consider a discussion with a specialist, but do not delay.
In Lyme arthritis, synovial fluid PCR testing for B. burgdorferi DNA is often positive if there has been no antibiotic treatment.10
Lyme disease treatment and management1
Back to contentsHow to manage a tick bite
If the tick is still attached, remove it. Grip the tick with fine-tipped or precision tweezers and pull upwards without twisting.
Clean the skin afterwards with soap and water or an antiseptic preparation.
The tick may be disposed of in normal household rubbish.
Do NOT use petroleum jelly, alcohol, or nail varnish remover, or burn the tick off.
For those regularly exposed to ticks, removal devices are available from veterinary surgeries or pet shops.
Antibiotic prophylaxis is NOT recommended routinely in the UK following a tick bite. (Seek advice in immunocompromised or high-risk individuals.)
How to manage a patient with erythema migrans and a history of tick bite or likely exposure
Blood tests are NOT necessary; the diagnosis can be made clinically.
Treat with an oral antibiotic for 2-3 weeks:
Doxycycline 100 mg bd or amoxicillin 500 mg tds.
Cefuroxime 500 mg bd if both are contra-indicated and there is no history of anaphylaxis with penicillins.
For children aged under 12, use amoxicillin in age-dependent doses as per the British National Formulary (BNF) or cefuroxime 5 mg/kg twice per day (maximum 500 mg per dose and assuming there is no history of anaphylaxis with penicillins).
For breast-feeding women, use amoxicillin or cefuroxime.
For pregnant women, use amoxicillin or cefuroxime and inform an obstetrician. Lyme disease carries little direct risk to the pregnancy; however, there is a possible risk of uterine contraction following a reaction to treatment. (Jarisch-Herxheimer reaction - a reaction which may occur with any antibiotic treatment for Lyme disease in 15% of people in the first 24 hours and which may be mistaken for an allergic reaction.)
How to manage a patient with possible erythema migrans but no history or likely exposure to tick bites
Seek advice from an infectious disease specialist, the RIPL, or a dermatologist about the need for testing and antibiotics.
How to manage a patient with flu-like symptoms and a history of exposure to tick bites
Seek advice from an infectious disease specialist or the RIPL.
How to manage a patient with an isolated facial nerve palsy and a history of recent erythema migrans or exposure to tick bites
Test for antibodies to B. burgdorferi sensu lato.
Discuss with an infectious disease specialist or the RIPL.
Usually, treatment will be with oral antibiotics as per erythema migrans.
How to manage a patient with any other systemic manifestations (other neurological, cardiac or joint involvement)
Refer for immediate specialised assessment.
The patient may require intravenous antibiotics .
Patients with cardiac symptoms may require temporary pacing.
Occasionally, patients with persistent arthritis may require an arthroscopic synovectomy.
How to manage a patient with possible acrodermatitis chronica atrophicans, or borrelial lymphocytoma
Refer to a dermatologist for diagnosis and treatment.
Prognosis
Back to contentsLyme disease is rarely fatal. Prognosis is usually good, even in untreated cases . Antibiotic treatment for early Lyme disease is highly effective.6 Later stages are much less likely to develop in people who have been treated appropriately for early disease.
There is enormous controversy over chronic Lyme disease and post-Lyme disease syndrome.12 Neither has universally accepted definitions and both represent a heterogeneous mix of symptoms common to other conditions. In general the scientific community and national guidelines tend to reject the suggestion that these symptoms are due to Lyme disease or previous infection, and emphasise that there is no evidence for the use of long-term or repeated courses of antibiotics for these conditions. Advocacy groups such as the International Lyme and Associated Diseases Society (ILADS), some groups of alternative practitioners and media reports disagree, resulting in a bitter medico-legal debate in the USA. This leaves patients stuck in the middle, not knowing who to believe, and with a loss of faith in the medical system to help them with their symptoms. PHE guidance in England advises that anyone who has had a positive Lyme test in a non-NHS laboratory should have it repeated in an NHS one, implying lack of confidence in many commercial or alternative tests. Whatever the rights of the situation, the person affected is often very disabled by the symptoms and needs time and empathy to reach a diagnosis and management plan. The advice of an infectious disease specialist may be helpful in reaching a diagnostic conclusion.
Lyme disease prevention15
Back to contentsMeasures to reduce infection in areas associated with ticks:4
Wear long hair under a hat.
Keep to the middle of paths and avoid unnecessary brushes with foliage.
Avoid wooded areas where possible. Mown grass areas are less likely to have ticks in them.
Keep legs and arms covered (wear trousers inside socks).
Use insect repellent (containing DEET or PMD).
Inspect skin regularly during the day in at-risk areas (especially the groin, axillae and hairline).
There is no human vaccine to prevent Lyme disease. Some countries recommend a single dose of doxycycline for prophylaxis.
Further reading and references
- Tick removal; Lyme Disease Action
- Stanek G, Wormser GP, Gray J, et al; Lyme borreliosis. Lancet. 2012 Feb 4;379(9814):461-73. doi: 10.1016/S0140-6736(11)60103-7. Epub 2011 Sep 6.
- Bobe JR, Jutras BL, Horn EJ, et al; Recent Progress in Lyme Disease and Remaining Challenges. Front Med (Lausanne). 2021 Aug 18;8:666554. doi: 10.3389/fmed.2021.666554. eCollection 2021.
- Lyme disease; NICE CKS, August 2019 (UK access only)
- Coburn J, Garcia B, Hu LT, et al; Lyme Disease Pathogenesis. Curr Issues Mol Biol. 2021;42:473-518. doi: 10.21775/cimb.042.473. Epub 2020 Dec 23.
- Lyme disease; NICE Guidance (April 2018 - last updated October 2018)
- Lyme disease: guidance, data and analysis; Public Health England - now UK Health Security Agency (last updated 2022)
- Dubrey SW, Bhatia A, Woodham S, et al; Lyme disease in the United Kingdom. Postgrad Med J. 2014 Jan;90(1059):33-42. doi: 10.1136/postgradmedj-2012-131522. Epub 2013 Nov 6.
- Shapiro ED; Clinical practice. Lyme disease. N Engl J Med. 2014 May 1;370(18):1724-31. doi: 10.1056/NEJMcp1314325.
- Rauer S, Kastenbauer S, Fingerle V, et al; Lyme Neuroborreliosis. Dtsch Arztebl Int. 2018 Nov 9;115(45):751-756. doi: 10.3238/arztebl.2018.0751.
- Diaz MM, Wesley SF; Meningoradiculitis and transaminitis from neuroborreliosis: A case of variant Bannwarth syndrome. Clin Neurol Neurosurg. 2019 Nov;186:105532. doi: 10.1016/j.clineuro.2019.105532. Epub 2019 Sep 23.
- Scheffold N, Herkommer B, Kandolf R, et al; Lyme carditis--diagnosis, treatment and prognosis. Dtsch Arztebl Int. 2015 Mar 20;112(12):202-8. doi: 10.3238/arztebl.2015.0202.
- Arvikar SL, Steere AC; Diagnosis and treatment of Lyme arthritis. Infect Dis Clin North Am. 2015 Jun;29(2):269-80. doi: 10.1016/j.idc.2015.02.004.
- Gade A, Matin T, Rubenstein R, et al; Acrodermatitis Chronica Atrophicans
- Radolf JD, Strle K, Lemieux JE, et al; Lyme Disease in Humans. Curr Issues Mol Biol. 2021;42:333-384. doi: 10.21775/cimb.042.333. Epub 2020 Dec 11.
- Bobe JR, Jutras BL, Horn EJ, et al; Recent Progress in Lyme Disease and Remaining Challenges. Front Med (Lausanne). 2021 Aug 18;8:666554. doi: 10.3389/fmed.2021.666554. eCollection 2021.
- Lyme Disease; NICE Quality standard, 2019
- Desirée Sutton, Carolyn Spry; One Dose of Doxycycline for the Prevention of Lyme Disease: A Review of Clinical Effectiveness and Guidelines [Internet] Ottawa (ON): Canadian Agency for Drugs and Technologies in Health; 2019 May 21.
Continue reading below
Article history
The information on this page is written and peer reviewed by qualified clinicians.
Next review due: 28 Apr 2027
29 Apr 2022 | Latest version

Ask, share, connect.
Browse discussions, ask questions, and share experiences across hundreds of health topics.

Feeling unwell?
Assess your symptoms online for free