Atopische Dermatitis und Ekzem
Begutachtet von Dr Toni Hazell, MRCGPZuletzt aktualisiert von Dr Doug McKechnie, MRCGPZuletzt aktualisiert 25. Feb 2025
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Medizinische Fachkräfte
Fachartikel sind für die Nutzung durch Gesundheitsfachkräfte konzipiert. Sie werden von britischen Ärzten verfasst und basieren auf Forschungsergebnissen, britischen und europäischen Richtlinien. Sie finden möglicherweise die Atopisches Ekzem Artikel nützlicher oder einer unserer anderen Gesundheitsartikel.
In diesem Artikel:
Lesen Sie unten weiter
Was ist atopische Dermatitis?
Atopische Dermatitis, auch bekannt als atopisches Ekzem, ist eine chronische, wiederkehrende, entzündliche Hauterkrankung, die durch einen juckenden roten Ausschlag gekennzeichnet ist, der bevorzugt in Hautfalten wie den Ellenbogenbeugen oder hinter den Knien auftritt.1
Atopische Dermatitis wird oft synonym mit dem Begriff 'Ekzem' verwendet, obwohl einige Krankheitsontologien atopische Dermatitis als spezifischen Subtyp von Ekzem betrachten.2
Wie häufig ist atopische Dermatitis? (Epidemiologie)3
Zurück zum InhaltAtopische Dermatitis ist häufig und die Prävalenz nimmt zu.
Schätzungen variieren aufgrund der unterschiedlichen untersuchten Bevölkerungsgruppen, aber Zahlen deuten darauf hin, dass es etwa 10–30% der Kinder und etwa 2–10% der Erwachsenen betrifft.
Es tritt am häufigsten in der Kindheit auf, kann jedoch in jedem Alter auftreten. Etwa 70–90% der Fälle treten vor dem 5. Lebensjahr auf, wobei etwa 45% der Fälle in den ersten 6 Lebensmonaten beginnen.
Es gibt eine erhöhte Prävalenz von atopischem Ekzem bei Kindern mit einem betroffenen Elternteil (etwa 80% der Kinder, wenn beide Elternteile betroffen sind, und 60%, wenn nur ein Elternteil betroffen ist).
Es gibt eine erhöhte Rate von atopischem Ekzem in städtischen Gebieten, kleineren Familien und höheren sozioökonomischen Klassen.
Auslösefaktoren4 5
Umweltreizstoffe und Allergene
Reizstoffe - z.B. Seifen und Reinigungsmittel (einschließlich Shampoos, Schaumbäder, Duschgels und Spülmittel).
Hautinfektionen: Staphylococcus aureus wird als ein wichtiger verschlimmernder Faktor bei atopischem Ekzem angesehen.
Kontaktallergene.
Extreme Temperaturen und Luftfeuchtigkeit. Die meisten Patienten verbessern sich im Sommer und verschlechtern sich im Winter. Durch Hitze oder Bewegung induziertes Schwitzen kann eine Verschlimmerung hervorrufen.
Abrasive Stoffe - z.B. Wolle.
Ernährungsfaktoren verschlimmern atopisches Ekzem bei etwa 50% der Kinder, aber viel seltener bei Erwachsenen. Eine Nahrungsmittelallergie sollte bei Kindern mit atopischem Ekzem vermutet werden, die zuvor auf ein Nahrungsmittel mit sofortigen Symptomen reagiert haben, oder bei Säuglingen und Kleinkindern mit mäßigem oder schwerem atopischem Ekzem, das nicht durch optimale Behandlung kontrolliert wurde, insbesondere wenn es mit Darmdysmotilität (Koliken, Erbrechen, veränderte Stuhlgewohnheiten) oder Gedeihstörungen verbunden ist.
Eingeatmete Allergene - z. B. Hausstaubmilben, Pollen, Tierhaare und Schimmelpilze. Eine eingeatmete Allergie sollte bei Kindern mit saisonalen Schüben von atopischem Ekzem, verbundenem Asthma und Rhinitis oder bei Kindern über 3 Jahren mit atopischem Ekzem im Gesicht vermutet werden.
Endogene Faktoren
Es wird angenommen, dass genetische Mutationen die Produktion von Filaggrin beeinflussen. Filaggrin ist ein Protein, das entscheidend für die Umwandlung von Keratinozyten in die Protein/Lipid-Schuppen ist, die das Stratum corneum, die äußerste Barriere der Haut, bilden. Daher gibt es bei mindestens einigen Patienten mit atopischem Ekzem eine genetische Veranlagung, die ihre Empfindlichkeit gegenüber äußeren Umwelteinflüssen erhöht.
Stress kann atopisches Ekzem verschlimmern, das selbst eine Ursache für psychische Belastung sein kann.
Hormonelle Veränderungen bei Frauen - z.B. prämenstruelle Schübe, Verschlechterung in der Schwangerschaft.
Lesen Sie unten weiter
Diagnosekriterien
Zurück zum InhaltDie Diagnose von atopischer Dermatitis ist in der Regel relativ unkompliziert und basiert auf dem Aussehen und dem Gefühl des Ausschlags in Kombination mit der vom Patienten angegebenen Vorgeschichte.
Das National Institute for Health and Care Excellence (NICE) schlägt die folgenden Diagnosekriterien vor:5
Muss eine juckende Hauterkrankung haben (oder Bericht über Kratzen oder Reiben bei einem Kind) plus drei oder mehr der folgenden:
Eine Vorgeschichte von Juckreiz in Hautfalten wie den Ellenbogenbeugen, hinter den Knien, an den Vorderseiten der Knöchel oder um den Hals (oder an den Wangen bei Kindern im Alter von 18 Monaten oder jünger).
Vorgeschichte von Asthma oder Heuschnupfen (oder Vorgeschichte einer atopischen Erkrankung bei einem Verwandten ersten Grades bei Kindern unter 4 Jahren).
Allgemeine trockene Haut im vergangenen Jahr.
Sichtbares Beugeekzem (oder Ekzem, das die Wangen oder die Stirn und die äußeren Gliedmaßen bei Kindern unter 4 Jahren betrifft).
Beginn in den ersten zwei Lebensjahren (nicht immer diagnostisch bei Kindern unter 4 Jahren).
Wenn es nicht juckt, ist es sehr unwahrscheinlich, dass es sich um Ekzeme handelt.
Beachten Sie, dass bei asiatischen, schwarz-karibischen und schwarz-afrikanischen Kindern atopisches Ekzem eher die Streckseiten als die Beugeseiten betreffen kann. Diskoide oder follikuläre Muster können häufiger vorkommen.
Symptome der atopischen Dermatitis (Präsentation)
Zurück zum InhaltEkzem an den Armen
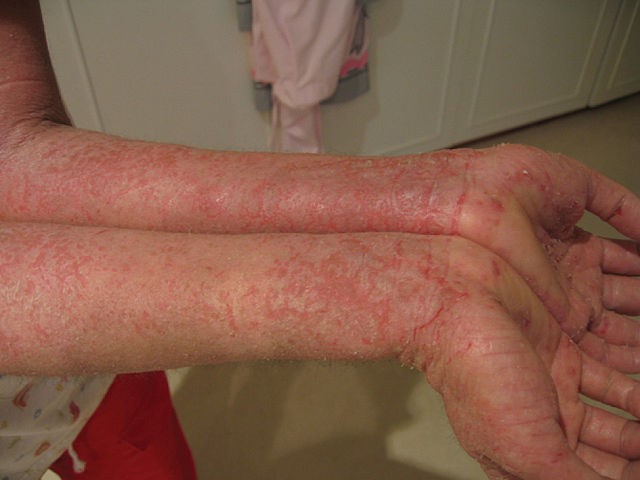
© JambulaatEnglische Wikipedia (Gemeinfrei), über Wikimedia Commons
Die Verteilung neigt dazu, mit dem Alter zu variieren, und das Erscheinungsbild von hartnäckigen Läsionen kann sich durch Kratzen verändern.
Eine Neigung zu trockener Haut bleibt ein Leben lang bestehen.
Akute Schübe variieren im Erscheinungsbild von Bläschen bis hin zu Bereichen mit unscharf abgegrenzter Rötung. Weitere mögliche Merkmale sind Krustenbildung, Schuppung, Rissbildung und Schwellung der Haut.
Wiederholtes Kratzen führt oft zur Verdickung chronischer Läsionen.
Im Säuglingsalter betrifft atopisches Ekzem hauptsächlich das Gesicht, die Kopfhaut und die Streckseiten der Gliedmaßen. Es ist normalerweise akut. Der Windelbereich bleibt in der Regel verschont.
Bei Kindern und bei Erwachsenen mit langjähriger Erkrankung ist Ekzem oft in den Beugestellen der Gliedmaßen lokalisiert.
Erwachsene: oft allgemeine Trockenheit und Juckreiz.
Chronisches Ekzem an der Hand kann die primäre Manifestation sein.
Bakterielle Infektion wird angezeigt durch:
Verkrustung, Nässen, Pustelbildung und/oder Umgebung Zellulitis mit Erythem auf ansonsten normal aussehender Haut.
Eine plötzliche Verschlechterung des Zustands.
Eczema herpeticum wird angezeigt durch:5
Bereiche mit sich schnell verschlechterndem, schmerzhaftem Ekzem.
Gruppierte Bläschen, die mit frühen Stadien von Lippenherpes übereinstimmen.
Ausgestanzte Erosionen (kreisförmige, vertiefte, ulzerierte Läsionen) sind normalerweise 1-3 mm groß und einheitlich im Erscheinungsbild (können sich zu größeren Erosionsbereichen mit Krustenbildung zusammenschließen).
Möglicherweise Fieber, Lethargie oder Unwohlsein.
Lesen Sie unten weiter
Bewertung der Schwere und des Wohlbefindens bei einem Kind mit atopischem Ekzem5
Zurück zum InhaltBei der Beurteilung der Schwere, des psychologischen und psychosozialen Wohlbefindens und der Lebensqualität berücksichtigen Sie die Auswirkungen von atopischem Ekzem auf Eltern oder Betreuer sowie auf das Kind und geben Sie geeignete Ratschläge und Unterstützung. Die folgenden Bewertungsinstrumente können verwendet werden (siehe Links unter 'Weiterführende Literatur' unten):
Visuelle Analogskalen (0-10), die die Einschätzung des Kindes/der Eltern/der Betreuungsperson hinsichtlich Schweregrad, Juckreiz und Schlafverlust über die letzten drei Tage und Nächte erfassen.
Patientenorientiertes Ekzem-Maß (POEM).
Lebensqualitätsindex für Kinder in der Dermatologie (CDLQI).
Lebensqualitätsindex bei Dermatitis im Säuglingsalter (IDQOL).
Fragebogen zur Auswirkung von Dermatitis auf die Familie (DFI).
Differentialdiagnose6
Zurück zum InhaltKrätze und andere Infektionen.
Diagnose von atopischer Dermatitis (Untersuchungen)
Zurück zum InhaltUntersuchungen sind selten erforderlich, um die Diagnose zu stellen.
Die meisten Kinder mit mildem atopischem Ekzem benötigen keine klinischen Tests auf Allergien.5
Es gibt keine Beweise für den Wert von Allergietests aus der Apotheke oder dem Internet bei der Behandlung von atopischem Ekzem.5
Die Bestimmung von Immunglobulin E (IgE) und spezifischen Radioallergosorbent-Tests (RASTs) bestätigt nur die atopische Natur des Individuums.
Abstriche für die Bakteriologie können nützlich sein, wenn Schübe nicht auf die Behandlung ansprechen oder wenn es sehr häufige Schübe gibt, um antibiotikaresistente Stämme zu identifizieren Staphylococcus aureus (S. aureus) oder um zusätzliche Streptokokkeninfektionen zu erkennen.
Assoziierte Erkrankungen
Zurück zum InhaltAtopisches Ekzem ist mit anderen atopischen Erkrankungen wie Asthma, Heuschnupfen und allergische Rhinitis.
Behandlung von atopischer Dermatitis5 7 8
Zurück zum InhaltGeben Sie Informationen über den Zustand, die Faktoren, die ihn hervorrufen können, die Rolle verschiedener Behandlungen und deren effektive und sichere Anwendung. Es ist wichtig, die korrekten Mengen der topischen Behandlungen zu betonen. Verwenden Sie schriftliche Informationen, um die besprochenen Informationen zu verstärken.
Fügen Sie Informationen hinzu, wie man Schübe von atopischem Ekzem erkennt (erhöhte Trockenheit, Juckreiz, Rötung, Schwellung und allgemeine Reizbarkeit).
Die Informationen sollten auch beinhalten, wie man die Symptome und Anzeichen einer bakteriellen Infektion mit Staphylokokken und/oder Streptokokken erkennt (Nässen, Pusteln, Krusten, atopisches Ekzem, das nicht auf die Therapie anspricht, sich schnell verschlechterndes atopisches Ekzem, Fieber und Unwohlsein).
Unterstützung bieten: Mit einer Hauterkrankung zu leben, insbesondere mit den potenziellen psychosozialen Schwierigkeiten, kann sehr schwierig sein.
Provokationsfaktoren sollten identifiziert und vermieden werden, wenn dies praktikabel ist. Vermeiden Sie alles, was bekanntermaßen die Schwere der Krankheit erhöht: Raten Sie zur Vermeidung von extremen Temperaturen und Feuchtigkeit, vermeiden Sie reizende Kleidung, die Wolle oder bestimmte synthetische Fasern enthält (verwenden Sie nicht scheuernde Kleidungsstoffe wie Baumwolle).
Empfehlen Sie, die Nägel kurz zu halten und die Verwendung von Seifen oder Reinigungsmitteln zu vermeiden; ersetzen Sie diese durch feuchtigkeitsspendende Alternativen (verwenden Sie Handschuhe, wenn der Kontakt mit Reizstoffen wie Reinigungsmitteln nicht vermieden werden kann).
Halten Sie die Haut hydratisiert: Verwenden Sie Bäder und Badezusätze und reduzieren Sie den Wasserverlust durch den großzügigen Einsatz einer ausreichenden, geeigneten Emollient-Therapie.
Ein gestufter Ansatz sollte zur Behandlung von atopischem Ekzem bei Kindern verwendet werden, d.h. die Behandlungsstufe an den Schweregrad des atopischen Ekzems anzupassen. Die Behandlung kann dann je nach Schwere der Symptome erhöht oder verringert werden.
Emollientien sollten die Grundlage der Behandlung von atopischem Ekzem bilden und sollten immer verwendet werden, auch wenn das atopische Ekzem abgeklungen ist.
Emollients und Feuchtigkeitscremes
Diese sollten am besten aufgetragen werden, wenn die Haut feucht ist, aber sie sollten auch zu anderen Zeiten angewendet werden.
Sie sollten so großzügig und häufig wie möglich angewendet werden, und eine kontinuierliche Behandlung mit vollständiger Emollient-Therapie (Kombinationen aus Creme, Salbe, Badeöl und emollientem Seifenersatz) wird helfen, die maximale Wirkung zu erzielen.
Idealerweise sollte die Häufigkeit der Anwendung von Emollientien alle vier Stunden oder mindestens 3-4 Mal pro Tag erfolgen.
Sie sollten in großen Mengen verschrieben werden, wobei die empfohlenen Mengen bei generalisiertem Ekzem 500 g/Woche für einen Erwachsenen und 250 g/Woche für ein Kind betragen.
Intensive Verwendung von Feuchtigkeitscremes wird den Bedarf an topischen Steroiden verringern.
Die Schulung zur Anwendung von Emollientien ist entscheidend, um eine maximale Rehydrierung der Haut sicherzustellen.
Eine Cochrane-Übersicht ergab, dass die meisten Feuchtigkeitscremes einige positive Effekte zeigten, die Zeit bis zum Aufflammen verlängerten und die Anzahl der Schübe sowie die Menge an topischen Kortikosteroiden reduzierten, die erforderlich waren, um ähnliche Reduktionen der Ekzemschwere zu erreichen. Es gab keine verlässlichen Beweise dafür, dass eine Feuchtigkeitscreme besser war als eine andere.9
Die Arzneimittel- und Gesundheitsprodukte-Regulierungsbehörde (MHRA) hat Warnungen über das Risiko schwerer und tödlicher Verbrennungen bei der Verwendung aller paraffinhaltigen Emollientien veröffentlicht, unabhängig von der Paraffinkonzentration. Daten deuten darauf hin, dass auch bei paraffinfreien Emollientien ein Risiko besteht. Raten Sie Patienten, die diese Produkte verwenden, nicht zu rauchen oder sich offenen Flammen zu nähern, und warnen Sie vor der leichten Entzündbarkeit von Kleidung, Bettwäsche, Verbänden und anderen Stoffen, die getrocknete Rückstände eines Emollientienprodukts aufweisen.10
Topische Steroide
Leichte Kortikosteroide werden in der Regel im Gesicht und an Beugestellen verwendet; starke Kortikosteroide sind in der Regel erforderlich für die Anwendung bei Erwachsenen mit scheibenförmigem oder lichenifiziertem Ekzem oder bei Ekzemen auf der Kopfhaut, den Gliedmaßen und dem Rumpf.
Es wird empfohlen, dass topische Kortikosteroide bei atopischem Ekzem nur einmal oder zweimal täglich zur Anwendung verschrieben werden sollten.11
Verwenden Sie milde Potenz für mildes atopisches Ekzem, mittlere Potenz für moderates atopisches Ekzem und starke Potenz für schweres atopisches Ekzem.
Verwenden Sie eine milde Potenz für Gesicht und Hals, außer bei kurzfristiger (3-5 Tage) Anwendung einer mittleren Potenz bei schweren Schüben.
Verwenden Sie mäßige oder starke Präparate nur für kurze Zeiträume (7-14 Tage) bei Schüben an empfindlichen Stellen wie den Achselhöhlen und der Leiste.
Verwenden Sie keine sehr starken Präparate bei Kindern ohne fachärztlichen dermatologischen Rat.
Patienten, die moderate und starke Steroide verwenden, müssen sowohl auf lokale als auch systemische Nebenwirkungen überwacht werden.
Chronisches Ekzem bei Erwachsenen: Dies erfordert oft ein starkes Steroid zusammen mit Feuchtigkeitscremes und der Vermeidung von Allergenen.
Regelmäßige Langzeitanwendung von topischen Kortikosteroiden, insbesondere von potenten oder superpotenten, kann zu Schäden wie Hautatrophie, Striae, perioraler Dermatitis und Veränderungen der Hautpigmentierung führen. In seltenen Fällen (z. B. große Hautflächen, die mit hochpotenten Steroiden behandelt werden) können sie zu systemischen Steroid-Nebenwirkungen führen, einschließlich der Unterdrückung der hypothalamisch-hypophysären Nebennierenrindenachse.12
Aus diesem Grund werden topische Kortikosteroide in der Regel nur für kurze Zeiträume verschrieben (z. B. ein- oder zweimal täglich für bis zu 14 Tage), um Ekzemschübe zu behandeln.
Topische Kortikosteroide können jedoch auch zur 'Erhaltungstherapie' eingesetzt werden, sobald der Ekzemschub abgeklungen ist, mit dem Ziel, zukünftige Schübe zu verhindern. Ein gängiges Regime sind 'Wochenend-Steroide', d.h. die Anwendung von topischen Steroiden an zwei aufeinanderfolgenden Tagen pro Woche.13 Dies kann nützlich sein für Menschen mit häufigen Schüben, bei denen eine bedarfsweise topische Steroidtherapie unzureichend ist.
Fingerspitzen-Einheiten (FTUs) sind ein nützlicher Leitfaden für Patienten, um zu wissen, wie viel topisches Steroid verwendet werden soll. Eine Fingerspitzen-Einheit ist die Menge an Steroidcreme oder -salbe, die aus einer Tube in einer geraden Linie zwischen der Spitze des Zeigefingers eines Erwachsenen und der ersten Falte im Finger (über dem distalen Interphalangealgelenk) herausgedrückt wird. Diese Menge reicht aus, um die Fläche von zwei erwachsenen Händen mit zusammengelegten Fingern abzudecken.
Entzug von topischen Kortikosteroiden (TCS)
14 15 16
Der Entzug von TCS ist eine potenzielle Komplikation der topischen Steroidbehandlung, insbesondere wenn es zu einem unangemessenen Langzeitgebrauch von mittelstarken bis starken Steroiden gekommen ist.
Symptome umfassen:
Rote Haut.
Brennender Schmerz oder Stechen.
Juckreiz.
Hautschälung und Nässen.
Papeln.
Pusteln oder Erosionen.
Übermäßiges Schwitzen.
Schwere und langanhaltende Symptome können zu Depressionen führen. Der Verlauf ist variabel. Die Symptome können mild und kurzlebig sein oder schwerwiegend und über Monate oder sogar Jahre andauern. In einigen Fällen können sich schwere Symptome nach einigen Tagen oder wenigen Monaten bessern, gefolgt von einer längeren Phase trockener, juckender Haut, jedoch mit allmählicher Verbesserung.
Zupikale Calcineurin-Inhibitoren17
Drei Produkte sind in dieser Kategorie verfügbar: Elidel® (Pimecrolimus) Creme, Protopic® (Tacrolimus) 0,03% Salbe und Protopic® (Tacrolimus) 0,1% Salbe.
Ihr Hauptvorteil besteht darin, dass sie steroid-sparende Mittel sind und keine Hautatrophie oder Glaukom verursachen (wie es bei langfristiger Anwendung von topischen Steroiden der Fall sein kann). Dies macht sie besonders nützlich für wiederholte oder längerfristige Anwendungen an Stellen mit dünner Haut, die besonders anfällig für topische Steroide sind, wie die Augenlider, das Gesicht und der Hals.
Sie werden als Zweitlinienoptionen angesehen, wenn die Anwendung von topischen Kortikosteroiden unzureichend ist, hauptsächlich weil Ekzemschübe langsamer auf Calcineurin-Inhibitoren als auf topische Kortikosteroide ansprechen.
Das BNF gibt an, dass topische Calcineurin-Inhibitoren nur von Spezialisten eingeleitet werden dürfen.'18 Viele ICBs haben ähnliche Richtlinien. Dies basiert auf einem theoretischen Sicherheitsbedenken (extrapoliert aus der oralen Anwendung von Tacrolimus), dass die Verwendung von topischen Calcineurin-Inhibitoren das Risiko der Entwicklung eines kutanen Lymphoms erhöhen könnte.
Jedoch war die umfangreiche Überwachung nach der Markteinführung sehr beruhigend und hat keinen ursächlichen Zusammenhang mit der Entwicklung von Hautkrebs gezeigt.17
Die Fachinformationen für Elidel® und Protopic® wurden 2022 aktualisiert, um Krebs als potenzielle Nebenwirkung der Anwendung zu entfernen.17
Verschiedene dermatologische Gesellschaften, einschließlich der Primary Care Dermatology Society, sind der Meinung, dass topische Calcineurin-Inhibitoren sicher von jedem Kliniker, der Erfahrung in der Behandlung von Ekzemen hat, einschließlich Hausärzten, eingeleitet werden können.17
Sowohl Tacrolimus als auch Pimecrolimus können zweimal täglich für einen kurzen Zeitraum (in der Regel bis zu sechs Wochen) zur Behandlung eines Ekzemschubs verwendet werden, mit oder ohne topische Kortikosteroide.
Tacrolimus ist auch für die zweimal wöchentliche Anwendung als Erhaltungstherapie zugelassen, um das Risiko von Ekzemschüben zu verringern.
Bakterielle Infektion
Die Rolle von Antibiotika bei Ekzemen ist relativ begrenzt. Bei Menschen, die nicht systemisch krank sind, gibt es nur einen begrenzten Nutzen bei der Verwendung von Antibiotika zusammen mit topischen Steroiden im Vergleich zur alleinigen Verwendung von topischen Steroiden.19
NICE empfiehlt, dass topische oder orale Antibiotika sollten nicht routinemäßig bei Ekzemschüben eingesetzt werden, wenn der Patient nicht systemisch krank ist.
Orale Antibiotika sollten bei Personen angewendet werden, die systemisch krank sind und eine sekundäre bakterielle Infektion des Ekzems haben.
Wenn eine Antibiotikatherapie bei jemandem, der nicht systemisch krank ist, weiterhin als erforderlich angesehen wird (z. B. bei starkem klinischem Verdacht auf eine signifikante bakterielle Infektion), empfiehlt NICE:19
Erste Wahl topisches Antibiotikum: topische Fusidinsäure 2%, dreimal täglich für 5-7 Tage aufgetragen.
Orales Antibiotikum der ersten Wahl: Flucloxacillin.
Alternatives orales Antibiotikum bei Penicillinallergie oder wenn Flucloxacillin ungeeignet ist: Clarithromycin.
Alternatives orales Antibiotikum bei Penicillinallergie oder wenn Flucloxacillin ungeeignet ist und die Person schwanger ist: Erythromycin.
Bei Methicillin-Resistenz: Konsultieren Sie einen Mikrobiologen.
Penicillin sollte verabreicht werden, wenn beta-hämolytische Streptokokken isoliert werden.
Steroide-Antibiotika-Kombinationen sind in der klinischen Praxis wirksam, obwohl es keine Beweise für eine größere Wirksamkeit gibt.
Flechtenbildung
Ergebnisse durch wiederholtes Kratzen.
Ursprünglich mit einem starken Kortikosteroid behandelt.
Verbände, die Ichthammolpaste (zur Reduzierung von Juckreiz) und andere Substanzen wie Zinkoxid enthalten, können über das Kortikosteroid aufgetragen werden.
Steinkohlenteer und Ichthammol können in einigen Fällen von chronischem Ekzem nützlich sein.20
Exsudatives Ekzem
Zu Beginn erfordert dies ein starkes Kortikosteroid.
Eine Infektion kann ebenfalls vorliegen und erfordert eine Behandlung.
Kaliumpermanganatlösung (1 zu 10.000) kann bei exsudativem Ekzem aufgrund ihrer antiseptischen und adstringierenden Wirkung verwendet werden.
Ernährung5
Hydrolysierte Formeln sollten Säuglingen nicht anstelle von Muttermilch zur Vorbeugung von atopischem Ekzem angeboten werden.
Verwenden Sie keine Diäten, die auf unveränderten Proteinen der Milch anderer Spezies (zum Beispiel Ziegen- oder Schafsmilch) oder teilweise hydrolysierten Formeln basieren, zur Behandlung einer vermuteten Kuhmilchallergie. Diäten, die Sojaprotein enthalten, können Kindern über 6 Monaten mit spezieller Ernährungsberatung angeboten werden.
Verweisen Sie Kinder, die länger als acht Wochen eine kuhmilchfreie Diät einhalten, auf eine spezielle Ernährungsberatung.
Es ist nicht bekannt, ob eine Änderung der Ernährung einer stillenden Mutter wirksam ist, um die Schwere der Erkrankung zu verringern. Ein Versuch mit einer allergenspezifischen Ausschlussdiät unter diätetischer Aufsicht kann in Betracht gezogen werden.
Eltern sollten darauf hingewiesen werden, dass bei einer familiären Vorgeschichte von Atopie das ausschließliche Stillen in den ersten drei Monaten das Risiko für Säuglingsekzem verringert.
Es gibt wenig Beweise, die die Verwendung verschiedener Ausschlussdiäten bei nicht ausgewählten Personen mit atopischem Ekzem unterstützen. Wenn jedoch eine Nahrungsmittelallergie durch gründliche diagnostische Verfahren wie orale Nahrungsmittelallergie-Tests diagnostiziert wird, kann der Ausschluss spezifischer Auslösernahrungsmittel einen signifikanten klinischen Unterschied machen. Bedeutende diätetische Anpassungen sollten immer in Zusammenarbeit mit einem Ernährungsberater und/oder einem pädiatrischen Allergiespezialisten durchgeführt werden.21
Umgang mit Schüben
Entzündungen mit topischen Kortikosteroiden lindern.
Behandeln Sie klinisch offensichtliche bakterielle Infektionen mit oralen Antibiotika, wie oben beschrieben.
Überweisen oder nehmen Sie dringend jemanden mit schwerer, nicht ansprechender Krankheit auf. Nehmen Sie jeden auf, bei dem der Verdacht auf eine Infektion mit dem Herpes-simplex-Virus (Eczema herpeticum) besteht.
Umgang mit häufigen Schüben
Wechseln Sie das Emolliens zu einem mit höherem Lipidgehalt.
Raten Sie der Person, das Emolliens häufiger anzuwenden.
Empfehlen, jedes Mal mehr Feuchtigkeitscreme aufzutragen.
Überprüfen Sie die Faktoren, die möglicherweise Schübe auslösen; vermeiden Sie nach Möglichkeit Umweltreizstoffe und Stress.
Erwägen Sie eine Erhaltungstherapie an Wochenenden mit topischen Kortikosteroiden und/oder topischen Calcineurin-Inhibitoren.
Tacrolimus und Pimecrolimus bei atopischem Ekzem
NICE hat empfohlen, dass topisches Pimecrolimus und Tacrolimus Optionen für atopisches Ekzem sind, das nicht durch maximale topische Kortikosteroidbehandlung kontrolliert wird oder wenn das Risiko wichtiger Kortikosteroid-Nebenwirkungen besteht (insbesondere Hautatrophie).22
Topisches Pimecrolimus wird für mittelschweres atopisches Ekzem im Gesicht und am Hals von Kindern im Alter von 2-16 Jahren empfohlen.
Eine Cochrane-Übersicht kam jedoch zu dem Schluss, dass topisches Pimecrolimus weniger wirksam ist als moderate und starke Kortikosteroide sowie 0,1% Tacrolimus und dass die therapeutische Rolle von topischem Pimecrolimus aufgrund des Fehlens wichtiger Vergleiche mit milden Kortikosteroiden ungewiss ist.23
Topisches Tacrolimus wird für mittelschweres bis schweres atopisches Ekzem bei Erwachsenen und bei Kindern über 2 Jahren empfohlen.
Überweisungskriterien5
Zurück zum InhaltEine sofortige (am selben Tag) Überweisung für eine fachärztliche dermatologische Beratung sollte erfolgen, wenn ein Ekzema herpeticum vermutet wird.
Eine dringende Überweisung (innerhalb von zwei Wochen) für eine fachärztliche dermatologische Beratung sollte für Kinder mit atopischem Ekzem erfolgen, wenn:
Atopisches Ekzem ist schwerwiegend und hat nach einer Woche nicht auf die optimale topische Therapie angesprochen.
Die Behandlung von bakteriell infiziertem atopischem Ekzem ist fehlgeschlagen.
Eine Überweisung zur spezialisierten dermatologischen Beratung wird für Kinder mit atopischem Ekzem empfohlen, wenn:
Die Diagnose ist unklar oder unsicher geworden.
Die Behandlung hat das atopische Ekzem nicht zufriedenstellend kontrolliert, basierend auf einer subjektiven Einschätzung durch das Kind, die Eltern oder die Betreuungsperson (z. B. 1-2 Wochen Schübe pro Monat oder eine negative Reaktion auf viele Emollientien).
Atopisches Ekzem im Gesicht hat nicht auf die geeignete Behandlung angesprochen.
Das Kind oder der Elternteil/Betreuer könnte von fachkundigem Rat zur Anwendung der Behandlung profitieren (z. B. Bandagiertechniken).
Kontaktallergische Dermatitis wird vermutet (z.B. persistierendes atopisches Ekzem oder Gesichts-, Augenlid- oder Handekzem).
Atopisches Ekzem verursacht erhebliche soziale oder psychologische Probleme für das Kind oder die Eltern oder Betreuer (z. B. Schlafstörungen, schlechte Schulbesuche).,
Atopisches Ekzem ist mit schweren und wiederkehrenden Infektionen verbunden, insbesondere tiefen Abszessen oder Lungenentzündung.
Kinder mit atopischem Ekzem, das auf optimale Behandlung angesprochen hat, bei denen sich jedoch der Einfluss des atopischen Ekzems auf die Lebensqualität und das psychosoziale Wohlbefinden nicht verbessert hat, sollten zur psychologischen Beratung überwiesen werden.
Kinder mit mittelschwerem oder schwerem atopischem Ekzem und vermuteter Nahrungsmittelallergie sollten zur spezialisierten Untersuchung und Behandlung des atopischen Ekzems und der Allergie überwiesen werden.
Kinder mit atopischem Ekzem, die nicht im erwarteten Wachstumsmuster wachsen, wie es in den britischen Wachstumskurven dargestellt ist, sollten für eine spezialisierte Beratung in Bezug auf Wachstum überwiesen werden.
Behandlungen in der Sekundärversorgung
Zurück zum InhaltSystemische Medikamente, die auf das Immunsystem wirken (z.B., Cyclosporin, Azathioprin, und Mycophenolatmofetil), und Phototherapie stehen zur Behandlung einiger Fälle von schwerem, therapieresistentem Ekzem zur Verfügung, die unter fachärztlicher Aufsicht angewendet werden.
Dupilumab ist für die Behandlung von mittelschwerer bis schwerer atopischer Dermatitis bei Patienten zugelassen, die eine systemische Therapie benötigen.20
Tralokinumab wird von NICE als Behandlungsoption für Erwachsene empfohlen, wenn mindestens ein systemisches Immunsuppressivum unwirksam war oder wenn diese ungeeignet sind.24
Alitretinoin wird als Behandlungsoption für Erwachsene mit schwerem chronischem Handekzem empfohlen, das nicht auf starke topische Kortikosteroide angesprochen hat, wenn die Person eine schwere Erkrankung und einen Dermatologie-Lebensqualitätsindex (DLQI) von 15 oder mehr hat.25
JAK-Inhibitoren2624
Drei Januskinase (JAK)-Inhibitoren werden von NICE für die Anwendung bei mittelschwerer bis schwerer atopischer Dermatitis empfohlen: Baricitinib (bei Erwachsenen), Abrocitinib und Upadacitinib (die beiden letzteren bei über 12-Jährigen).
Diese werden als Option empfohlen, wenn mittelschwere bis schwere atopische Dermatitis nicht auf mindestens ein systemisches Immunsuppressivum angesprochen hat oder wenn diese nicht geeignet sind.
Komplikationen der atopischen Dermatitis
Zurück zum InhaltInfektion
S. aureus Infektion kann mit typischen Impetigo oder als Verschlechterung des Ekzems mit erhöhter Rötung, Nässen und Krustenbildung.
Herpes-simplex-Infektion, angezeigt durch gruppierte Bläschen und ausgestanzte Erosionen, kann ebenfalls auftreten. Eine disseminierte Herpes-simplex-Virusinfektion, Ekzema herpeticum, zeigt sich mit weit verbreiteten Läsionen, die zu großen, entblößten, blutenden Bereichen zusammenfließen können, die sich über den gesamten Körper erstrecken können.
Oberflächliche Pilzinfektionen sind auch bei Menschen mit atopischem Ekzem häufiger.
Psychosoziale Auswirkungen
Gestörte Schlafmuster.
Vermindertes Selbstwertgefühl aufgrund einer chronischen sichtbaren Krankheit.
Isolation von anderen Kindern - z.B. wenn sie nicht am Schwimmen teilnehmen können.
Negative Auswirkungen auf das Verhalten und die Entwicklung eines Kindes: schlechter Schlaf, vermindertes Selbstwertgefühl und soziale Isolation.
Prognose3
Zurück zum InhaltIn der Regel ein schubweiser Verlauf, mit einer Tendenz zur allmählichen Verbesserung im Erwachsenenalter.
Es wird erwartet, dass atopisches Ekzem bei etwa 65% der Kinder bis zum Alter von 7 Jahren abklingt und bei etwa 74% der Kinder bis zum Alter von 16 Jahren, obwohl Rückfälle auftreten können.
Prädiktoren für eine schlechtere Prognose sind ein früher Krankheitsbeginn und Kinder mit begleitendem Asthma.
Vorbeugung von atopischer Dermatitis27
Zurück zum InhaltSystematische Übersichten über Präventionsstrategien (z. B. Förderung des ausschließlichen und verlängerten Stillens oder Reduzierung von aufgenommenen oder luftgetragenen Allergenen während der Schwangerschaft und nach der Geburt) haben im Allgemeinen keinen überzeugenden Nutzen gezeigt.
Mütterliche/Babysupplemente wie Vitamin D haben ebenfalls keinen Nutzen gezeigt, mit der möglichen Ausnahme von Omega-3-Fettsäuren.
Systematische Übersichten legen nahe, dass Probiotika die Inzidenz von atopischer Dermatitis um etwa 20% reduzieren könnten, obwohl die Studien ziemlich variabel sind.
Die Verbesserung der Hautbarriere von Geburt an zur Vorbeugung von atopischer Dermatitis und Nahrungsmittelallergien hat kürzlich Interesse geweckt, und Ergebnisse aus nationalen Studien werden erwartet.
Es ist möglich, dass der Versuch, bedeutende immunologische Veränderungen durch auf Säuglinge gerichtete Interventionen zu beeinflussen, zu spät sein könnte, und dass mehr Aufmerksamkeit auf Strategien vor der Geburt erfolgreicher sein könnte.
Weiterführende Lektüre und Referenzen
- Patientenorientiertes Ekzem-Maß (POEM); Universität Nottingham
- Lebensqualitätsindex für Säuglinge mit Dermatitis (IDQOL); Cardiff University
- Ekzem: Atopisches Ekzem; Gesellschaft für Dermatologie in der Primärversorgung (PCDS)
- Avena-Woods C; Überblick über atopische Dermatitis. Am J Manag Care. 2017 Jun;23(8 Suppl):S115-S123.
- Frainay C, Pitarch Y, Filippi S, et al; Atopische Dermatitis oder Ekzem? Folgen der Mehrdeutigkeit des Krankheitsnamens für das biomedizinische Literatur-Mining. Clin Exp Allergy. 2021 Sep;51(9):1185-1194. doi: 10.1111/cea.13981. Epub 2021 Jul 24.
- Ekzem - atopisch; NICE CKS, Juli 2024 (nur in Großbritannien zugänglich)
- Thomsen SF; Atopische Dermatitis: natürlicher Verlauf, Diagnose und Behandlung. ISRN Allergy. 2. Apr 2014;2014:354250. doi: 10.1155/2014/354250. eCollection 2014.
- Atopisches Ekzem bei Kindern; NICE-Klinische Leitlinie (Dezember 2007, zuletzt aktualisiert im Juni 2023)
- Fishbein AB, Silverberg JI, Wilson EJ, et al; Aktualisierung zur atopischen Dermatitis: Diagnose, Schweregradbewertung und Behandlungswahl. J Allergy Clin Immunol Pract. 2020 Jan;8(1):91-101. doi: 10.1016/j.jaip.2019.06.044. Epub 2019 Aug 29.
- Strathie Page S, Weston S, Loh R; Atopische Dermatitis bei Kindern. Aust Fam Physician. Mai 2016;45(5):293-6.
- Yang EJ, Sekhon S, Sanchez IM, et al; Neueste Entwicklungen bei atopischer Dermatitis. Pädiatrie. 2018 Okt;142(4). pii: peds.2018-1102. doi: 10.1542/peds.2018-1102.
- van Zuuren EJ, Fedorowicz Z, Christensen R, et al; Emollientien und Feuchtigkeitscremes für Ekzeme. Cochrane Database Syst Rev. 2017 Feb 6;2:CD012119. doi: 10.1002/14651858.CD012119.pub2.
- Emollients Risiko schwerer und tödlicher Verbrennungen; Arzneimittel- und Gesundheitsprodukte-Regulierungsbehörde
- Häufigkeit der Anwendung von topischen Kortikosteroiden bei atopischem Ekzem; NICE Technologie-Bewertungsleitlinie, August 2004
- Coondoo A, Phiske M, Verma S, et al; Nebenwirkungen topischer Steroide: Eine längst überfällige Neubetrachtung. Indian Dermatol Online J. 2014 Okt;5(4):416-25. doi: 10.4103/2229-5178.142483.
- Williams HC; Vorbeugung von Ekzemschüben mit topischen Kortikosteroiden oder Tacrolimus: Was ist besser? Br J Dermatol. 2011 Feb;164(2):231-3. doi: 10.1111/j.1365-2133.2011.10205.x.
- Hajar T, Leshem YA, Hanifin JM, et al; Eine systematische Überprüfung des Entzugs von topischen Kortikosteroiden ("Steroidabhängigkeit") bei Patienten mit atopischer Dermatitis und anderen Dermatosen. J Am Acad Dermatol. 2015 Mar;72(3):541-549.e2. doi: 10.1016/j.jaad.2014.11.024. Epub 2015 Jan 13.
- Sheary B; Sucht und Entzug von topischen Kortikosteroiden - Ein Überblick für Hausärzte. Aust Fam Physician. 2016 Jun;45(6):386-8.
- Fukaya M, Sato K, Sato M, et al; Topische Steroidabhängigkeit bei atopischer Dermatitis. Drug Healthc Patient Saf. 2014 Okt 14;6:131-8. doi: 10.2147/dhps.s6920. eCollection 2014.
- Topische Calcineurin-Inhibitoren. Gesellschaft für Dermatologie in der Primärversorgung, 3. März 2024.
- Medikamente Komplett BNF 89. Ausgabe; Britische Ärztevereinigung und Königliche Pharmazeutische Gesellschaft von Großbritannien, London.
- Sekundäre bakterielle Infektion von Ekzemen und anderen häufigen Hauterkrankungen: antimikrobielle Verschreibung; NICE-Richtlinie (März 2021)
- Britisches Nationales Arzneimittelverzeichnis (BNF); NICE Evidenzdienste (nur in Großbritannien zugänglich)
- Leins L, Orchard D; Behandlung von Ekzemen bei schulpflichtigen Kindern. Aust Fam Physician. 2017 Dez;46(12):896-899.
- Tacrolimus und Pimecrolimus bei atopischem Ekzem; NICE Technologie-Bewertungsleitlinie, August 2004
- Ashcroft DM, Chen LC, Garside R, et al; Topisches Pimecrolimus für Ekzeme. Cochrane Database Syst Rev. 2007 Okt 17;(4):CD005500.
- Abrocitinib, Tralokinumab oder Upadacitinib zur Behandlung von mittelschwerer bis schwerer atopischer Dermatitis; NICE Technologie-Bewertungsleitlinie, August 2022
- Alitretinoin zur Behandlung von schwerem chronischem Handekzem; NICE-Technologiebewertungsleitlinie, August 2009
- Baricitinib zur Behandlung von mittelschwerer bis schwerer atopischer Dermatitis; NICE Technologie-Bewertungsleitlinie, März 2021
- Williams HC, Chalmers J; Prävention von atopischer Dermatitis. Acta Derm Venereol. 2020 Jun 9;100(12):adv00166. doi: 10.2340/00015555-3516.
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
Nächste Überprüfung fällig: 24. Feb 2028
25. Feb 2025 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos