Krätze
Begutachtet von Dr Philippa Vincent, MRCGPZuletzt aktualisiert von Dr Toni Hazell, MRCGPLast updated 18. Feb 2025
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Medizinische Fachkräfte
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Krätze article more useful, or one of our other Gesundheitsartikel.
In diesem Artikel:
Lesen Sie unten weiter
Was ist Krätze?
Krätze ist ein juckender Hautausschlag, der durch die parasitäre Milbe verursacht wird Sarcoptes scabiei. Scabies has caused pruritic infestation in humans for over 2,500 years, at least back to the Roman period. The Romans used 'scabies' to describe any itchy skin disease. The word scabies is derived from the Latin word 'scabere', meaning 'to scratch'. The mite was identified in the 17th century, and described by an Italian physician, Giovanni Cosimo Bonomo, making it one of the first diseases to have a known cause.1
Es ist oft schwierig zu diagnostizieren, da die Bandbreite der begleitenden Anzeichen und Symptome sowie die klinische Nachahmung anderer Erkrankungen bestehen.
Weltweit ist es ein enormes öffentliches Gesundheitsproblem, das in Entwicklungsländern zu erheblichen Morbidität und Mortalität führt, und das Gefühl, vernachlässigt worden zu sein, veranlasste die Gründung der Internationalen Allianz zur Bekämpfung der Krätze (IACS).2 There are also concerns about increasing resistance to drugs currently available.
Ursachen der Krätze (Ätiologie)3
Zurück zum InhaltDie weibliche Krätzmilbe ist etwa 0,4 mm lang, und das Männchen ist etwa halb so groß. Nach der Paarung auf der Hautoberfläche stirbt das Männchen, und die weibliche Milbe gräbt sich in die Epidermis ein und legt Eier entlang des Baus. Die Entwicklung vom Ei zum Erwachsenen dauert etwa 10-15 Tage. Erwachsene Milben kehren dann an die Hautoberfläche zurück, um sich zu vermehren. Milben sterben nach 4-6 Wochen.
Ein durchschnittlicher Wirt beherbergt 10-12 Milben, aber dies kann bei immungeschwächten Patienten erheblich zunehmen. Weibliche Milben können sich mit bis zu 2,5 cm pro Minute bewegen, aber sie springen oder fliegen nicht. Es ist in der Regel 10-15 Minuten Hautkontakt erforderlich, damit Milben von einem Wirt auf einen anderen übertragen werden. Klassische Krätze wird normalerweise nur durch direkten Hautkontakt übertragen. Krätze mit Krusten (eine schwerere Variante, siehe unten) kann auch durch Bettwäsche, Handtücher, Kleidung und Möbel übertragen werden.
Es gibt eine Phase asymptomatischer Infektion. Juckreiz entwickelt sich als allergische Reaktion auf die Infektion, etwa 4-6 Wochen nach Befall. Die Infektion kann während der asymptomatischen Phase auf andere übertragen werden. Daher ist eine hohe klinische Verdachtsdiagnose auf Krätze erforderlich.4
Lesen Sie unten weiter
Risikofaktoren2
Zurück zum InhaltÜberbelegung.
Armut, schlechter Ernährungszustand.
Obdachlosigkeit.
Schlechte Hygiene.
Institutionen. Pflegeheime im Vereinigten Königreich, Flüchtlingslager in einigen Teilen der Welt.
.
.
Kinder, vor allem in Entwicklungsländern.
Immunsuppression (zum Beispiel HIV-Infektion). Wie ältere Menschen sind immungeschwächte Personen einem besonderen Risiko für die verkrustete Variante ausgesetzt. Sie zeigen häufig klinisch atypische Läsionen und werden oft falsch diagnostiziert, was zu Verzögerungen bei der geeigneten Behandlung und einem erhöhten Risiko für eine lokale Epidemie führt.
How common is scabies? (Epidemiology) 56
Zurück zum InhaltKrätze ist eine der häufigsten Hautkrankheiten weltweit und betrifft jährlich mehr als 400 Millionen Menschen. Besonders betroffen sind kleine Kinder, und die Krankheit hat die größte Auswirkung in armen, überfüllten Lebensbedingungen.7
Scabies is most common among children and young adults and there is no consistency of it being more common in males or females, with this varying by geography. 8
In Großbritannien können Ausbrüche in Pflegeheimen, Krankenhäusern, Gefängnissen und gelegentlich in Schulen auftreten. Eine verspätete Diagnose trägt erheblich zu den Ausbrüchen bei. In anderen Teilen der Welt sind Menschen in überfüllten Situationen wie Flüchtlingslagern besonders gefährdet. Die Prävalenz ist stark mit Überfüllung und Armut verbunden.9
Lesen Sie unten weiter
Symptoms of scabies (presentation) 51011
Zurück zum InhaltKrätze kann schwer zu diagnostizieren sein, da die Untersuchungsergebnisse subtil sein können. Wichtige Hinweise sind starker Juckreiz, der sich nachts verschlimmert, enge Kontaktpersonen mit ähnlichen Symptomen und eine Expositionsgeschichte. Bei der Untersuchung können weiße Linien sichtbar sein, die auf das Graben der Milbe hinweisen. Diese treten klassischerweise zwischen den Fingern, an den Brustwarzen der Frauen oder an den männlichen Genitalien auf, können aber auch an anderen Körperstellen gefunden werden.
Bei der Erstinfektion treten Anzeichen und Symptome erst nach 3-6 Wochen auf. Infizierte Kontaktpersonen können bis zu einem Monat symptomfrei bleiben, weshalb eine empirische Behandlung aller relevanten Kontakte empfohlen wird. Die Symptome treten bei einer erneuten Infektion innerhalb von 1-3 Tagen wieder auf; dieser schnellere Beginn ist auf eine vorherige Sensibilisierung zurückzuführen.
Das häufigste auftretende Symptom ist weit verbreitetes Jucken. Dieses ist in der Regel nachts und bei warmem Körpergefühl schlimmer. Eine Vorgeschichte, bei der mehrere Familienmitglieder ebenfalls unter Juckreiz leiden, deutet stark auf Krätze hin. Kratzen begünstigt eine sekundäre bakterielle Infektion.
Bei der Untersuchung variieren die Hautveränderungen. Die Läsionen können Papeln, Bläschen, Pusteln und Knoten sein. Erythematöse, papulöse oder vesikuläre Läsionen sind in der Regel an den Stellen der Gänge sichtbar. Die weiter verbreitete, symmetrische, juckende, papulöse Ausschlag ist nicht in den Bereichen der Gänge oder offensichtlicher Milbenaktivität zu finden. Dies tritt am häufigsten in den Achselhöhlen, im peri-areolären Bereich der Brüste bei Frauen sowie am Bauch, Gesäß und den Oberschenkeln auf. Kratzspuren sind häufig und können ausgeprägter sein als der darunterliegende Ausschlag.
Krätze an Hand und Fingern

© Gzzz (Eigenarbeit), CC BY-SA 4.0, über Wikimedia Commons
Gänge können als feine, gewellte, graue, dunkle oder silbrige Linien sichtbar sein, 2-15 mm lang, manchmal mit einem winzigen Fleck (der Milbe) am geschlossenen Ende. Sie werden am häufigsten zwischen den Fingern, an den Beugeseiten der Handgelenke und Ellenbogen, in den Achselhöhlen, an den Knöcheln, Füßen, Gesäßregionen, männlichen Genitalien und im peri-areolaren Bereich bei Frauen gesehen.
Skabies am Arm
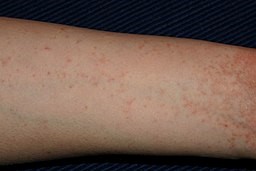
© Steschke (Eigenarbeit), CC BY-SA 3.0, über Wikimedia Commons
Einige Fachleute beschreiben das 'Schweif'-Zeichen: Skabies-Kanäle werden von einem schuppenartigen Muster begleitet, das dem 'Schweif' ähnelt, der auf der Wasseroberfläche hinter einem bewegten Vogel oder Boot zurückbleibt. Das 'Schweif'-Zeichen ist spezifisch für Skabies, kann mit bloßem Auge gesehen werden und weist auf die Stelle des Milbenbefalls hin.
Es können Knoten auftreten. Diese treten insbesondere an den Ellenbogen, den vorderen Achselfalten, dem Penis und dem Hodensack auf. Sie sind fest, matt rot oder braun und können sehr juckend sein. Sie können Wochen oder Monate nach der Behandlung bestehen bleiben und bedeuten nicht unbedingt eine aktive Infestation, sondern sind eher die Folge einer chronischen allergischen Reaktion auf die Milbe. Entzündliche Papeln und Knoten an den männlichen Genitalien, manchmal mit sichtbaren Bauten, sind diagnostisch für Krätze.
Dicke Haut ist relativ widerstandsfähig, daher werden bei Erwachsenen die Fußsohlen und der obere Rückenbereich meist verschont. Kleinkinder, ältere Menschen und immungeschwächte Personen können ebenfalls die Handflächen und Fußsohlen betreffen sowie Läsionen im Gesicht, Nacken, Ohr und auf der Kopfhaut aufweisen.
Schon ein einzelner Bau ist pathognomonisch, aber die Bauten werden oft durch Baden, Kratzen, Krusten oder Superinfektionen ausgelöscht.
Papeln sind klein und erythematös. Sie können spärlich auftreten oder zahlreich und eng beieinander liegen. Im Laufe der Zeit können sich Papeln in Bläschen und Blasen verwandeln.
Papules and vesicles frequently develop into excoriations, eczema exacerbations, secondary infections and crusts.
Verkrustete („norwegische“) Krätze10
Zurück zum InhaltKrätze in Krustenform ist eine Überwucherung mit Tausenden von Milben, die in schälenden Schuppen vorhanden sind, aufgrund der unzureichenden Immunantwort des Wirts. Zu den Risikogruppen gehören:
Personen mit Immunsuppression (zum Beispiel unkontrollierte HIV-Infektion, Leukämie oder Lymphom).
Elderly patients, particularly those who are physically incapacitated.
Menschen mit vermindertem peripherem Empfinden.
Etwa 40 % der Menschen mit Krustenflechte haben keine dieser prädisponierenden Faktoren.
Hyperkeratotische, verkrustete Läsionen betreffen typischerweise Hände, Füße, Nägel, Kopfhaut und Ohren, aber alle Hautbereiche, einschließlich Kopfhaut und Rumpf, können betroffen sein.
Krätze mit Krustenbildung ist eine hyperkeratotische Hauterkrankung, die Psoriasis ähnelt.
Es kann sich mit generalisierter Lymphadenopathie manifestieren und mit Eosinophilie verbunden sein.
Sepsis ist eine häufige Komplikation, da Risse einen Eintrittspunkt für Bakterien bieten.
Diese Form der Krätze ist sehr ansteckend und viel schwerer zu beseitigen als die klassische Krätze.
Differentialdiagnose 5
Zurück zum InhaltFehldiagnosen sind häufig, und andere Hauterkrankungen, insbesondere solche, die Juckreiz verursachen, sollten in Betracht gezogen werden, einschließlich:
Diagnosing scabies (investigations) 511
Zurück zum InhaltDie Diagnose ist überwiegend klinisch. Die Dermatoskopie kann bei der Identifizierung von Bauten oder gelegentlich auch Milben helfen.12
Der Tinten-Bau-Test kann bei der Bestätigung von Bauen hilfreich sein. Tinte wird über ein Bauwerk gerieben (zum Beispiel mit der Oberfläche einer Füllfederhalternadel), dann mit einem Alkoholstift abgewischt. Die Tinte läuft in das Bauwerk ein und zeichnet es nach.
Die Diagnose kann durch eine Hautabschabung aus einem betroffenen Bereich bestätigt werden, indem das Material auf einem Glasschirm mit einem Tropfen 10% Kaliumhydroxid aufgebracht wird und unter Lichtmikroskop ein erwachsenes Milben, Ei oder Eierschale sichtbar gemacht wird.
Obwohl die Empfindlichkeit von Hautabschabungen gering ist, ist sie sehr spezifisch, und eine Milbe oder Eier, die unter dem Mikroskop sichtbar sind, werden jeden Zweifel ausräumen.
Alle Mitglieder des Haushalts, enge Kontakte und Sexualpartner sollten gleichzeitig mit dem Indexpatienten behandelt werden. Es ist wichtig, dass alle Kontakte die Behandlung am selben Tag durchführen, um das Risiko einer erneuten Infestation durch einen unbehandelten Kontakt zu verringern. Den Patienten sollte geraten werden, engen Körperkontakt zu vermeiden, bis sie und ihre Partner(innen) die Behandlung abgeschlossen haben.
Die primäre Behandlungsmethode bei Krätze besteht in der nächtlichen topischen Anwendung einer parasitiziden Zubereitung auf den ganzen Körper von Kopf bis Fuß. Dies sollte eine Woche später wiederholt werden.
Behandeln Sie den ganzen Körper, einschließlich Kopfhaut, Nacken, Gesicht und Ohren, insbesondere zwischen den Fingern und Zehen sowie unter den Nägeln. Die Behandlung sollte nach einem heißen Bad nicht aufgetragen werden (da dies die systemische Aufnahme erhöht und das Medikament vom Behandlungsort entfernt). Wenn die Hände gewaschen werden, muss die Flüssigkeit oder Creme erneut aufgetragen werden.
Erste Wahl: Permethrin 5% Dermalcreme ist die am häufigsten untersuchte. Es hat sich als wirksamer erwiesen als topisches Crotamiton und orale Ivermectin. Patienten mit verkrusteter „norwegischer“ Krätze benötigen möglicherweise zwei oder drei Anwendungen an aufeinanderfolgenden Tagen, um sicherzustellen, dass genügend in die hyperkeratotischen Bereiche eindringt, um alle Milben abzutöten.
Zweitlinie: Malathion 0,5 % wässrige Lösung.
Crotamiton 10% Creme oder Lotion ist weniger wirksam als Permethrin und wird aufgrund seiner schlechten Wirksamkeit nicht empfohlen. Es kann helfen, den Juckreiz durch Krätze zu lindern.
Oral ivermectin is used for resistant scabies and crusted scabies; a second dose should not be given within two weeks of the first dose unless there are new scabies specific lesions or positive parasitological examination.
NB:
Seek specialist advice for children under 2 months old - scabies is rare in this age group and permethrin is not licensed for this age.
Stillende oder schwangere Frauen mit Krätze können mit Permethrin 5% Dermalcreme (oder Malathion, wenn Permethrin kontraindiziert ist) behandelt werden, obwohl keines von beiden speziell dafür zugelassen ist; es gibt jedoch keinen Hinweis darauf, dass eines der Produkte dem Fötus oder Kind schadet. Stillende Mütter sollten die Flüssigkeit oder Creme vor dem Stillen von den Brustwarzen entfernen und die Behandlung danach erneut auftragen.
Clothes, towels and bed linen should be machine-washed (at 50°C or above) to prevent re-infestation and transmission. Items that cannot be washed can be kept in plastic bags for at least 72 hours to contain the mites until they die. The scabies mite is unlikely to survive 72 hours away from human skin.
Outbreaks of scabies in a residential or nursing home should be referred to Public Health. All residents, staff and their families are treated simultaneously on an agreed treatment date; treatment of asymptomatic contacts is the remit of public health and GPs should not be asked to do this unless they have agreed in advance to a resourced enhanced service.
Das Risiko einer Übertragung von Krätze in Schulen ist gering; eine Ausschlussmaßnahme ist nicht erforderlich, aber Kinder sollten angewiesen werden, engen körperlichen Kontakt mit anderen bis 24 Stunden nach der ersten Behandlung zu vermeiden. Wenn das Kind zu jung ist, um dies einzuhalten, sind 24 Stunden Ausschluss angezeigt.16
Behandlung des Juckreizes:
Antihistaminika sind bei der Behandlung von Juckreiz kaum wirksam. Ein sedierendes orales Antihistaminikum am Abend kann beim Einschlafen helfen und so das Kratzen reduzieren.
Crotamiton-Creme oder -Lotion hat beruhigende Eigenschaften und kann dazu beitragen, den Juckreiz durch Krätze zu lindern.
Low-dose steroid creams or simple emollients and moisturisers stored in the fridge may also ease discomfort. Steroid creams should only be used when the scabies mites have definitely been eradicated.
Verdacht auf Behandlungsfehler, wenn:
Juckreiz hält länger als 2-4 Wochen nach der ersten Anwendung eines Insektizids an.
Die Behandlung wurde nicht wie angewiesen durchgeführt oder war zwischen engen Kontaktpersonen nicht abgestimmt.
Neue Bauten erscheinen.
Wenn die falsch angewendete Behandlung fehlgeschlagen ist, wiederholen Sie sie und stellen Sie sicher, dass alle Anweisungen klar sind. Wenn die korrekt angewendete Behandlung unwirksam war, verabreichen Sie eine andere parasitizide Zubereitung. Dies verringert die Entwicklung von Resistenzen gegen das Medikament.Sekundäre bakterielle Infektionen sollten bei Bedarf mit Antibiotika behandelt werden.
Die Richtlinien der British Association for Sexual Health and HIV (BASHH), die für die Anwendung in GUM-Kliniken entwickelt wurden, empfehlen, dass Personen mit Krätze eine vollständige STI-Untersuchung angeboten bekommen sollten, da es anekdotische Hinweise gibt, dass die Raten anderer Infektionen denen anderer Besucher ähneln.
Komplikationen der Krätze5
Zurück zum InhaltSkabies kann das Aufflammen oder die Reaktivierung von Ekzemen oder Psoriasis verursachen.
Sekundäre bakterielle Infektion. Dies ist eine Ursache für viel Morbidität und Mortalität, insbesondere in Entwicklungsländern.17 Particularly involved are Staphylococcus aureus oder Streptococcus pyogenes. Cellulitis, impetigo and abscesses may be the result, and bacterial skin infection can further predispose to invasive infection and sepsis. S. pyogenes infection secondary to scabies is a risk factor for acute post-streptococcal glomerulonephritis and possibly acute rheumatic fever. Crusted scabies has a high mortality rate due to secondary sepsis in the immunosuppressed.
Skabiesknötchen erfordern möglicherweise eine intranoduläre Kortikosteroid-Injektion für eine vollständige Beseitigung.
Diejenigen, deren Immunabwehr sehr empfindlich ist, können mit ausgedehnter Dermatitis oder sogar Erythrodermie auftreten.
Krätze ist mit sozialer Stigmatisierung verbunden und kann psychische Schäden verursachen, wie anhaltende Wahnvorstellungen von Parasitosis, Scham oder Schuldgefühle.
Prognose5
Zurück zum InhaltSkabies besteht unbegrenzt fort, wenn sie nicht behandelt wird. Bei korrekter Anwendung hat die Behandlung eine hohe Heilungschance. In endemischen Gebieten ist eine erneute Infektion wahrscheinlich.
Juckreiz kann bis zu zwei Wochen nach der Behandlung anhalten: Weisen Sie die Patienten darauf hin, dass dies nicht bedeutet, dass die Behandlung gescheitert ist. Wenn der Juckreiz jedoch stärker wird und länger als sechs Wochen anhält, deutet dies auf einen Behandlungsausfall hin.
Krätze mit Krustenbildung bei HIV-Infizierten kann sehr schwer zu beseitigen sein und erfordert eine längere Behandlungsdauer.
Weiterführende Literatur und Referenzen
- Krätze, DermIS (Dermatologie-Informationssystem)
- Krätze; DermNet NZ
- Khalil S, Abbas O, Kibbi AG, et al; Krätze im Zeitalter zunehmender Medikamentenresistenz. PLoS Negl Trop Dis. 2017 Nov 30;11(11):e0005920. doi: 10.1371/journal.pntd.0005920. eCollection 2017 Nov.
- Ramos-e-Silva M; Giovan Cosimo Bonomo (1663-1696): Entdecker der Ätiologie der Krätze. Int J Dermatol. 1998 Aug;37(8):625-30. doi: 10.1046/j.1365-4362.1998.00400_1.x.
- Engelman D, Kiang K, Chosidow O, et al; Auf dem Weg zur globalen Bekämpfung der menschlichen Krätze: Einführung der Internationalen Allianz zur Bekämpfung der Krätze. PLoS Negl Trop Dis. 2013 Aug 8;7(8):e2167. doi: 10.1371/journal.pntd.0002167. eCollection 2013.
- Gunning K, Pippitt K, Kiraly B und Co; Pedikulose und Krätze: Behandlungsupdate. Am Fam Physician. 2012 Sep 15;86(6):535-41.
- FitzGerald D, Grainger RJ, Reid A; Maßnahmen zur Verhinderung der Ausbreitung von Befall bei engen Kontaktpersonen von Menschen mit Krätze. Cochrane Database Syst Rev. 2014 Feb 24;2:CD009943. doi: 10.1002/14651858.CD009943.pub2.
- Krätze; NICE CKS, Mai 2024 (nur Zugang in Großbritannien)
- Krätze; Weltgesundheitsorganisation
- Bernigaud C, Fischer K, Chosidow O; Die Behandlung der Krätze im 21. Jahrhundert: Vergangenheit, Fortschritte und Potenziale. Acta Derm Venereol. 2020 Apr 20;100(9):adv00112. doi: 10.2340/00015555-3468.
- Azdajic MD, Beslic I, Gasic A, et al; Zunahme der Krätze-Inzidenz zu Beginn des 21. Jahrhunderts: Was zeigen Berichte aus Europa und der Welt? Life (Basel). 2022 Okt 13;12(10):1598. doi: 10.3390/life12101598.
- Hewitt KA, Nalabanda A, Cassell JA; Krätze-Ausbrüche in Pflegeheimen: Faktoren im Zusammenhang mit verspäteter Erkennung, Belastung und Auswirkungen. Eine Mixed-Methods-Studie in England. Epidemiol Infect. 2014 Sep 8:1-10.
- Behandlung von Krätze; Britische Gesellschaft für Sexualgesundheit und HIV (2016)
- Engelman D, Yoshizumi J, Hay RJ, et al; Die Konsenskriterien der Internationalen Allianz zur Bekämpfung der Krätze 2020 für die Diagnose der Krätze. Br J Dermatol. 2020 Nov;183(5):808-820. doi: 10.1111/bjd.18943. Epub 2020 Mar 29.
- Nie YL, Yi H, Xie XY, et al; Dermoskopische Merkmale der Kinderkrätze. Front Med (Lausanne). 21. Feb. 2023;10:1097999. doi: 10.3389/fmed.2023.1097999. eCollection 2023.
- Britisches Nationales Arzneimittelverzeichnis (BNF); NICE Evidenzdienste (nur in Großbritannien zugänglich)
- Gunning K, Kiraly B, Pippitt K; Läuse und Krätze: Behandlungsaktualisierung. Am Fam Physician. 15. Mai 2019;99(10):635-642.
- Strong M, Johnstone PW; Behandlungen bei Krätze. Cochrane Database Syst Rev. 2007 Jul 18;(3):CD000320.
- Management spezifischer Infektionskrankheiten - Durchfall und Erbrechen: Was Sie tun müssen; GOV.UK
- Chandler DJ, Fuller LC; Eine Übersicht über Krätze: Eine Infektion, die tiefer geht als die Haut. Dermatologie. 2019;235(2):79-90. doi: 10.1159/000495290. Epub 2018 Dec 13.
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
18. Feb 2025 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos