Morbus Bechterew
Begutachtet von Dr Doug McKechnie, MRCGPZuletzt aktualisiert von Dr Philippa Vincent, MRCGPLast updated 14. März 2024
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Medizinische Fachkräfte
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Morbus Bechterew article more useful, or one of our other Gesundheitsartikel.
In diesem Artikel:
Lesen Sie unten weiter
Was ist ankylosierende Spondylitis?
Synonyme: rheumatoide Spondylitis, Morbus Marie-Strümpell, Morbus Bechterew
Die ankylosierende Spondylitis (AS) ist eine chronische seronegative Spondyloarthropathie, die hauptsächlich das axiale Skelett betrifft (d.h. Sakroiliitis und Spondylitis). Die Ätiologie ist unbekannt, beinhaltet jedoch die Interaktion genetischer und umweltbedingter Faktoren. Die Diagnose wird durch die Kombination klinischer Kriterien von entzündlichem Rückenschmerz und Enthesitis (Entzündung an der Knochenansatzstelle von Bändern und Sehnen) oder Arthritis mit radiologischen Befunden gestellt.
Es wird angenommen, dass die ankylosierende Spondylitis durch einen Umweltfaktor (oder Faktoren) bei genetisch prädisponierten Personen ausgelöst wird.1
Axial spondyloarthritis includes ankylosing spondylitis (radiographic axial spondyloarthritis) and non-radiographic axial spondyloarthritis. See also the separate Axiale Spondyloarthritis article for further details, including a summary of the current National Institute for Health and Care Excellence (NICE) clinical guideline.2
Wie häufig ist die ankylosierende Spondylitis? (Epidemiologie)13
Zurück zum InhaltDie Prävalenz von AS wird auf einen Bereich von 0,05% bis 0,23% geschätzt.
Die Schätzungen der Prävalenz variieren zwischen den Ländern, mit einer durchschnittlichen Prävalenz pro 10.000 von 31,9 in Nordamerika, 23,8 in Europa, 16,7 in Asien, 10,2 in Lateinamerika und 7,4 in Afrika.
Etwa doppelt so viele Männer haben AS im Vergleich zu Frauen.
Nicht-radiographische axiale Spondyloarthritis betrifft eine ähnliche Anzahl von Frauen wie Männer.
AS beginnt am häufigsten zwischen dem 20. und 30. Lebensjahr, wobei 90-95% der Betroffenen bei Krankheitsbeginn jünger als 45 Jahre sind.
80% der Menschen entwickeln die ersten Symptome vor dem 30. Lebensjahr und weniger als 5% werden nach dem 45. Lebensjahr diagnostiziert.
Für axiale Spondyloarthritis wurde eine Erblichkeit von mehr als 90 % geschätzt. Der wichtigste genetische Risikofaktor ist das humane Leukozytenantigen B27 (HLA-B27). Die Prävalenz von HLA-B27 spiegelt normalerweise die Prävalenz der axialen Spondyloarthritis in einer Bevölkerung wider. Allerdings kann axiale Spondyloarthritis auch bei Menschen ohne HLA-B27 auftreten.
Lesen Sie unten weiter
Symptome der ankylosierenden Spondylitis (Präsentation)
Zurück zum InhaltSymptome können in frühen Stadien oder bei milder Erkrankung subtil sein, mit einem schleichenden Beginn über mehrere Monate bis Jahre.
AS tritt normalerweise vor dem 30. Lebensjahr auf.
Die meisten Patienten haben eine milde chronische Erkrankung oder intermittierende Schübe mit Remissionsphasen.
Systemische Merkmale sind häufig. Fieber und Gewichtsverlust können während aktiver Krankheitsphasen auftreten. Müdigkeit ist ebenfalls ausgeprägt.
Morgensteifigkeit ist charakteristisch.
Entzündlicher Rückenschmerz:
Verbessert sich oft durch moderate körperliche Aktivität ohne Erleichterung durch Ruhe.
Im Gegensatz zu mechanischen Rückenschmerzen erleben Patienten oft Steifheit und Schmerzen, die sie in den frühen Morgenstunden wecken.
Die Wirbelsäulenerkrankung beginnt in den Iliosakralgelenken (beidseitige lumbosakrale Region) und kann als diffuser, unspezifischer Gesäßschmerz empfunden werden.
Bei der Untersuchung gibt es oft Druckempfindlichkeit der Iliosakralgelenke oder einen eingeschränkten Bewegungsumfang der Wirbelsäule.
In den fortgeschrittenen Stadien entwickeln Patienten einen Verlust der Lendenlordose, Gesäßatrophie und eine übertriebene thorakale Kyphose mit einem nach vorne geneigten Hals, der manchmal als 'Fragezeichenhaltung' bezeichnet wird.'
Periphere Enthesitis:
Tritt bei etwa einem Drittel der Patienten auf.
Häufige Stellen - hinter der Ferse (Achillessehnenentzündung), das Fersenpolster (Plantarfasziitis) und die Schienbeinbeule.
Verletzungen neigen dazu, schmerzhaft zu sein, besonders am Morgen. Es kann eine Schwellung der Sehnen- oder Bandansätze auftreten.
Periphere Arthritis:
Tritt auch bei etwa einem Drittel der Patienten auf.
Die Gelenkbeteiligung ist normalerweise asymmetrisch und betrifft die Hüften, den Schultergürtel (glenohumerale, akromioklavikuläre und sternoklavikuläre Gelenke), die Gelenke der Brustwand (kostovertebrale Gelenke, kostosternale Verbindungen) und die Symphysis pubis.
Andere periphere Gelenke sind seltener und weniger stark betroffen, meist als asymmetrische Oligoarthritis.
Bei Kindern beginnt AS tendenziell mit Arthritis, bevor sich eine Wirbelsäulenerkrankung entwickelt.
Temporomandibular joints are occasionally involved.
Untersuchung
Zurück zum InhaltMessen Sie die Brustkorberweiterung, die laterale Lendenwirbelsäulenbeugung und die vordere Lendenwirbelsäulenbeugung.
Schober's test - see the separate article Untersuchung der Wirbelsäule, das sich mit der Untersuchung des thorakolumbalen Rückens befasst.
Palpieren und belasten Sie die Iliosakralgelenke.
Untersuchen Sie periphere Gelenke auf Synovitis oder Enthesitis.
Suchen Sie immer nach extraartikulären Manifestationen von AS, da diese bei bis zu 40% der Patienten auftreten.
Extraartikuläre Manifestationen1 4
Extraartikuläre Manifestationen sind häufig. Eine systematische Überprüfung ergab eine gepoolte Prävalenz für:
Uveitis of 25.8%. Occurs particularly in males and people who are HLA-B27 positive.
Psoriasis von 9,3%.
Entzündliche Darmerkrankung (Morbus Crohn oder Colitis ulcerosa) von 6,8%.
Andere extraartikuläre Manifestationen umfassen:
Kardiale Komplikationen umfassen:
Aorteninsuffizienz, Mitralinsuffizienz and non-aortic valvular heart disease.
Arrhythmien können ebenfalls vorhanden sein (zum Beispiel ventrikuläre und supraventrikuläre Extrasystolen).
Erhöhtes Risiko für Herzinfarkt (und Schlaganfall).5 It is therefore important to manage modifiable kardiovaskuläre Risikofaktoren where present (for example, smoking, raised body mass index (BMI), cholesterol, sedentary lifestyle, comorbidities).
Lungenbeteiligung wie restriktive Lungenerkrankung und apikale Fibrose. Dyspnoe kann als Folge einer costovertebralen Beteiligung auftreten, die die Vitalkapazität verringert.
Neurological involvement from vertebral fracture, dislocation, or Cauda-equina-Syndrom (sensory disturbance in lower limbs and perineum).
Renal involvement: Amyloidose is a very rare complication in patients with severe, active and long-standing disease and may cause renal dysfunction with proteinuria and renal insufficiency or chronische Nierenerkrankung. Immunoglobulin-A (IgA)-Nephropathie is another association.
Lesen Sie unten weiter
Überweisung bei Verdacht auf axiale Spondyloarthritis
Zurück zum InhaltNICE empfiehlt eine Überweisung, wenn:2
Kreuzschmerzen started before the age of 45 years and has lasted for longer than three months: refer the person to a rheumatologist for a spondyloarthritis assessment if four or more of the following additional criteria are also present:
Rückenschmerzen begannen vor dem Alter von 35 Jahren (dies erhöht die Wahrscheinlichkeit, dass Rückenschmerzen auf Spondyloarthritis zurückzuführen sind, im Vergleich zu Rückenschmerzen, die zwischen 35 und 44 Jahren begannen).
Aufwachen in der zweiten Nachthälfte aufgrund von Symptomen.
Gesäßschmerzen.
Verbesserung durch Bewegung.
Verbesserung innerhalb von 48 Stunden nach Einnahme von nichtsteroidalen Antirheumatika (NSAR).
Ein Verwandter ersten Grades hat Spondyloarthritis.
Es gibt aktuelle oder vergangene Arthritis.
Es gibt aktuelle oder vergangene Enthesitis.
Es gibt aktuelle oder vergangene Psoriasis.
Wenn genau drei der zusätzlichen Kriterien vorliegen, führen Sie einen HLA-B27-Test durch. Wenn der Test positiv ist, überweisen Sie die Person an einen Rheumatologen zur Beurteilung einer Spondyloarthritis.
Wenn die Person diese Kriterien nicht erfüllt, aber der klinische Verdacht auf axiale Spondyloarthritis besteht, raten Sie der Person, eine erneute Beurteilung zu suchen, wenn neue Anzeichen, Symptome oder Risikofaktoren auftreten. Dies kann besonders angebracht sein, wenn die Person derzeit oder in der Vergangenheit an einer entzündlichen Darmerkrankung (Morbus Crohn oder Colitis ulcerosa), Psoriasis oder Uveitis leidet oder gelitten hat.
Urgently refer people with suspected new-onset inflammatory arthritis to a rheumatologist for a spondyloarthritis assessment, unless rheumatoide Arthritis, Gicht oder akute Kalziumpyrophosphat-Arthritis ('Pseudogicht') is suspected. If rheumatoid arthritis is suspected, see referral for specialist treatment in the NICE guideline on rheumatoid arthritis in adults.
Überweisen Sie Personen mit Daktylitis an einen Rheumatologen zur Beurteilung einer Spondyloarthritis.
Überweisen Sie Personen mit Enthesitis ohne offensichtliche mechanische Ursache an einen Rheumatologen zur Beurteilung einer Spondyloarthritis, wenn:
Sie anhaltend ist.
Es ist auf mehreren Seiten.
Jedes der folgenden ist ebenfalls vorhanden:
Rückenschmerzen ohne offensichtliche mechanische Ursache.
Aktuelle oder frühere Uveitis. Überweisen Sie Personen für eine sofortige (am selben Tag) augenärztliche Untersuchung, wenn sie Symptome einer akuten anterioren Uveitis haben (zum Beispiel Augenschmerzen, Augenrötung, Lichtempfindlichkeit oder verschwommenes Sehen).
Aktuelle oder frühere Psoriasis.
Gastrointestinale oder urogenitale Infektion.
Entzündliche Darmerkrankung.
Ein Verwandter ersten Grades hat Spondyloarthritis oder Psoriasis.
Diagnose1
Zurück zum InhaltModifizierte New Yorker Kriterien zur Diagnose von ankylosierender Spondylitis:
Klinische Kriterien:
Kreuzschmerzen; seit mehr als drei Monaten vorhanden; durch Bewegung verbessert, aber nicht durch Ruhe gelindert.
Einschränkung der Beweglichkeit der Lendenwirbelsäule in sowohl der sagittalen als auch der frontalen Ebene.
Begrenzung der Brustkorberweiterung im Vergleich zu den Normalwerten für Alter und Geschlecht.
Radiologisches Kriterium: Sakroiliitis auf Röntgenbild.
Diagnose: Definitive AS, wenn das radiologische Kriterium vorhanden ist und mindestens ein klinisches Kriterium vorliegt. Wahrscheinliche AS, wenn drei klinische Kriterien allein vorhanden sind oder wenn das radiologische Kriterium vorhanden ist, aber keine klinischen Kriterien vorliegen.
Assoziierte Erkrankungen
Zurück zum InhaltAS may overlap with other spondyloarthropathies - for example, Psoriasis-Arthritis, reaktive Arthritis or enteropathic arthropathy.
Differentialdiagnose1
Zurück zum InhaltInflammatory conditions - for example, rheumatoide Arthritis, Psoriasis-Arthritis, reaktive Arthritis.
Degenerative conditions - for example, Osteoarthritis, degenerative Bandscheibenerkrankung, Spondylose, degenerative Veränderungen in den Zwischenwirbel-(Facetten-)gelenken.
Infection - for example, Tuberkulose.
Neoplasmen, primär oder sekundär.
Kongenitale Wirbelsäulendeformität.
Frakturen.
Infektiöse Sakroiliitis.
Spinalkanalstenose.
Übertragener Schmerz.
Diagnose von ankylosierender Spondylitis (Untersuchungen)
Zurück zum InhaltBluttests
Keine Labortests sind spezifisch und sind oft hilfreicher, um andere Diagnosen auszuschließen, anstatt AS zu bestätigen.
Allerdings haben 50-70% der Menschen mit AS erhöhte CRP- und ESR-Werte.3
Eine Überweisung an einen Rheumatologen sollte erfolgen, wenn der Patient 4 oder mehr diagnostische Kriterien erfüllt oder der Patient 3 diagnostische Kriterien erfüllt und HLA-B27 positiv ist.1
Bildgebung
Röntgenaufnahmen sind die hilfreichste Bildgebungsmodalität bei fortgeschrittener Krankheit, obwohl sie in der Frühphase der Krankheit normal sein können.
Suchen Sie nach Sakroiliitis oder Enthesitis (insbesondere des Anulus fibrosus). Sakroiliitis zeigt sich zunächst als Unschärfe im unteren Teil des Gelenks, dann treten knöcherne Erosionen oder Sklerose auf und es kommt zu einer Erweiterung oder schließlich zur Fusion des Gelenks.
Die Wirbelkörper können 'quadratisch' werden. In späteren Stadien bilden sich knöcherne Brücken (Syndesmophyten) zwischen benachbarten Wirbeln, es kommt zur Verknöcherung der Wirbelsäulenbänder und in fortgeschrittenem Krankheitsstadium kann es zu einer vollständigen Verschmelzung der Wirbelsäule (Bambuswirbelsäule) kommen.
Spinale Osteopenie ist häufig.
MRT-Scans können nützlich sein, um frühe Sakroiliitis zu identifizieren. Die MRT der Sakroiliakalgelenke ist empfindlicher als sowohl das einfache Röntgenbild als auch der CT-Scan bei der Darstellung von Sakroiliitis. Sie spielt eine zunehmende Rolle bei der Diagnose, Prognose und Auswahl von Patienten für biologische Behandlungen, wird jedoch nicht für die Primärversorgung empfohlen.
MRT/CT-Scans - nützlich bei der Diagnose eines Wirbelbruchs bei Patienten mit fortgeschrittener Wirbelsäulenerkrankung.
Dual-Energie-Röntgenabsorptiometrie (DXA)-Scans werden zur Beurteilung von Osteoporose verwendet, können jedoch das Frakturrisiko bei AS unterschätzen, da sich im Rücken neue Knochen bilden.
Muskuloskelettaler Ultraschall kann bei der Diagnose von Enthesitis helfen.6
Bambuswirbelsäule
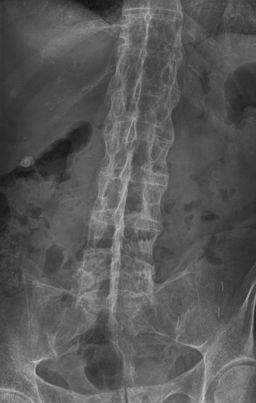
© Von Stevenfruitsmaak, über Wikimedia Commons
Behandlung von ankylosierender Spondylitis1 7
Zurück zum InhaltAllgemein
Die ankylosierende Spondylitis ist eine chronische Erkrankung, für die es derzeit keine Heilung gibt. Es gibt große individuelle Unterschiede in der Auswirkung der AS, und das Ziel der Behandlung ist im Wesentlichen symptomatisch mit guter Kontrolle der Symptome, Erhaltung der Funktion (ermöglicht durch frühzeitige Diagnose) und Behandlung von Komplikationen.
Überweisen Sie alle neuen oder vermuteten Fälle von AS an einen Rheumatologen. Dies dient der Bestätigung der Diagnose, der Überprüfung der aktuellen Behandlung, dem Zugang zu spezialisierter Physiotherapie und Ergotherapie sowie der Organisation der Nachsorge (oft im Rahmen einer gemeinsamen Betreuung mit der Primärversorgung).
Die Behandlung extraartikulärer Manifestationen kann die Einbeziehung anderer Spezialistenteams erfordern.
Physiotherapie und Rehabilitation
Physiotherapie, einschließlich eines Übungsprogramms und Haltungsschulung, ist wichtig, um die Funktion zu erhalten, und in einigen schweren Fällen kann eine stationäre intensive Rehabilitation erforderlich sein.
Eine Cochrane-Übersicht ergab, dass ein individuelles, zu Hause durchgeführtes oder betreutes Übungsprogramm besser ist als keine Intervention; dass betreute Gruppenphysiotherapie besser ist als Heimübungen; und dass eine kombinierte stationäre Spa-Übungstherapie, gefolgt von Gruppenphysiotherapie, besser ist als alleinige Gruppenphysiotherapie.8
Wirbelsäulenstreckung und Atemübungen helfen, die Beweglichkeit der Wirbelsäule zu erhalten, eine aufrechte Haltung zu fördern und die Brustkorberweiterung zu unterstützen.
Das Einhalten einer aufrechten Haltung während der täglichen Aktivitäten und das Schlafen auf einer festen Matratze mit einem dünnen Kissen neigen ebenfalls dazu, die Tendenz zur thorakalen Kyphose zu verringern.
Hydrotherapie und Schwimmen sind ausgezeichnete Aktivitäten, um Mobilität und Fitness zu erhalten.
Entzündungshemmer9
Nichtsteroidale entzündungshemmende Medikamente (NSAIDs) verbessern die Symptome der Krankheit.10 Commence treatment with an NSAID unless contra-indicated and, in those at increased risk of gastrointestinal side-effects, consider the combination of an NSAID and proton pump inhibitor (PPI) or cyclo-oxygenase-2 (COX-2) inhibitor and PPI. Where contra-indicated or poorly tolerated, a standard analgesic such as paracetamol +/- codeine should be substituted.1
Wenn NSAIDs die Symptome nicht ausreichend kontrollieren:
Erwägen Sie eine Retardpräparation, wenn morgendliche Steifheit ein besonderes Problem darstellt.
Fügen Sie zusätzliche Schmerzmittel hinzu (zum Beispiel einfache Analgetika, Amitriptylin), wenn aufgrund von Schmerzen schlechter Schlaf auftritt.
Lokale Kortikosteroid-Injektionen sind nützlich bei symptomatischer Sakroiliitis, peripherer Enthesitis und Arthritis.
Orale Kortikosteroide werden bei ankylosierender Spondylitis nicht empfohlen.3
Überweisen Sie an einen Rheumatologen zur Erwägung einer zusätzlichen Therapie.
Zytokin-Modulatoren11
TNF-alpha-Inhibitoren sind wirksam bei AS. Sie sollten nur unter der Aufsicht eines Rheumatologen verwendet werden.
NICE-Richtlinien:12
Adalimumab, Certolizumab Pegol, Etanercept, Golimumab und Infliximab sind Optionen zur Behandlung von schwerer aktiver AS bei Erwachsenen, deren Krankheit unzureichend auf nichtsteroidale Antirheumatika angesprochen hat oder die diese nicht vertragen.
Die Reaktion auf die Behandlung mit Adalimumab, Certolizumab Pegol, Etanercept, Golimumab oder Infliximab sollte 12 Wochen nach Beginn der Behandlung bewertet werden. Die Behandlung sollte nur fortgesetzt werden, wenn es klare Anzeichen einer Reaktion gibt.
Die Behandlung mit einem anderen Tumornekrosefaktor (TNF) Alpha-Inhibitor wird für Personen empfohlen, die die Behandlung mit dem ersten TNF-Alpha-Inhibitor nicht vertragen, deren Krankheit nicht darauf angesprochen hat oder deren Krankheit nach einer anfänglichen Reaktion nicht mehr darauf anspricht.
Die Verwendung von TNF-alpha-Inhibitoren ist dafür bekannt, das Risiko schwerer Infektionen zu erhöhen.13
NICE empfiehlt die Verwendung von Secukinumab, Ixekizumab und Upadacitinib als Optionen zur Behandlung von aktivem AS bei Erwachsenen, deren Krankheit unzureichend auf die herkömmliche Therapie (NSAIDs oder TNF-alpha-Inhibitoren) angesprochen hat. Die Reaktion sollte nach 16 Wochen Behandlung bewertet und nur fortgesetzt werden, wenn es klare Anzeichen einer Reaktion gibt.14 15 16
Operation17
Unbehandelte AS kann zu Wirbelsäulendeformitäten führen, wobei mehr als 30% der AS-Patienten an thorakolumbaler Kyphose leiden. Korrekturosteotomie und Stabilisierung werden unter bestimmten Bedingungen empfohlen, wie z.B. bei schwerer Kyphose oder fortgeschrittener Hüftarthritis.
Komplikationen der ankylosierenden Spondylitis
Zurück zum InhaltThe complications of axial spondyloarthritis include: 1317
Ankylose oder Wirbelsäulenversteifung infolge von neuer Knochenbildung.
Wirbelsäulenfrakturen.
Hüftbeteiligung, die etwa ein Drittel der Menschen mit AS betrifft und möglicherweise einen Gelenkersatz erfordert.
Unerwünschte Wirkungen der Behandlung - zum Beispiel NSAR (Gastritis, Geschwüre, Nierenwirkungen), biologische DMARDs (Infektionen, Immunsuppression, Malignität).
Stimmungsstörungen.
Verringerte Lebensqualität und Arbeitsproduktivität aufgrund von Schmerzen, Steifheit, Müdigkeit, eingeschränkter Wirbelsäulenbeweglichkeit und körperlicher Funktion sowie Schlafproblemen.
Prognose1
Zurück zum InhaltDer Verlauf ist variabel, aber der Schaden ist fortschreitend und irreversibel.
Die Prognose hängt auch von der Anwesenheit extraspinaler Manifestationen (zum Beispiel Uveitis, Psoriasis, entzündliche Darmerkrankung), dem Alter bei der Diagnose und der Wahl der Behandlung ab.
Erhöhtes Risiko für Wirbelsäulenfrakturen im späteren Leben. Die Wirbelsäule wird durch Steifheit spröder und durch Osteoporose schwächer. Daraus resultierende Frakturen können bei minimaler Krafteinwirkung auftreten.
Weiterführende Literatur und Referenzen
- Axiale Spondyloarthritis (einschließlich ankylosierender Spondylitis); NICE CKS, April 2024 (nur in Großbritannien zugänglich)
- Spondyloarthritis bei über 16-Jährigen: Diagnose und Behandlung; NICE-Leitlinien (Februar 2017)
- Wenker KJ, Quint JM; Ankylosing Spondylitis.
- El Maghraoui A; Extraartikuläre Manifestationen der ankylosierenden Spondylitis: Prävalenz, Merkmale und therapeutische Implikationen. Eur J Intern Med. 2011 Dez;22(6):554-60. Epub 2011 Jul 13.
- Mathieu S, Pereira B, Soubrier M; Kardiovaskuläre Ereignisse bei ankylosierender Spondylitis: Eine aktualisierte Metaanalyse. Semin Arthritis Rheum. 2014 Okt 18. pii: S0049-0172(14)00248-0. doi: 10.1016/j.semarthrit.2014.10.007.
- Hamdi W, Chelli-Bouaziz M, Ahmed MS, et al; Korrelationen zwischen klinischen, radiografischen und sonografischen Bewertungen für Enthesitis bei ankylosierender Spondylitis. Joint Bone Spine. Mai 2011;78(3):270-4. Epub 30. Oktober 2010.
- van der Heijde D, Ramiro S, Landewe R, et al; 2016 Aktualisierung der ASAS-EULAR Managementempfehlungen für axiale Spondyloarthritis. Ann Rheum Dis. 2017 Jun;76(6):978-991. doi: 10.1136/annrheumdis-2016-210770. Epub 2017 Jan 13.
- Dagfinrud H, Kvien TK, Hagen KB; Physiotherapeutische Interventionen bei ankylosierender Spondylitis. Cochrane Database Syst Rev. 2008 Jan 23;(1):CD002822.
- Sidiropoulos PI, Hatemi G, Song IH, et al; Evidenzbasierte Empfehlungen für das Management der ankylosierenden Spondylitis: systematische Literatursuche der 3E-Initiative in der Rheumatologie unter Einbeziehung eines breiten Panels von Experten und praktizierenden Rheumatologen. Rheumatology (Oxford). 2008 Mar;47(3):355-61.
- Kroon FP, van der Burg LR, Ramiro S, et al; Nichtsteroidale Antirheumatika bei axialer Spondyloarthritis: Eine Cochrane-Übersicht. J Rheumatol. 2016 Mär;43(3):607-17. doi: 10.3899/jrheum.150721. Epub 2016 Feb 1.
- Aktuelle Informationen zu Spondylitis ankylosans: Pathogenese und therapeutische Mittel; Zeitschrift für Rheumatische Erkrankungen
- TNF-alpha-Inhibitoren für ankylosierende Spondylitis und nicht-radiographische axiale Spondyloarthritis; NICE-Technologiebewertungsleitlinie, Februar 2016
- Minozzi S, Bonovas S, Lytras T, et al; Risiko von Infektionen bei der Verwendung von Anti-TNF-Medikamenten bei rheumatoider Arthritis, Psoriasis-Arthritis und ankylosierender Spondylitis: eine systematische Überprüfung und Meta-Analyse. Expert Opin Drug Saf. 2016 Dez;15(sup1):11-34. doi: 10.1080/14740338.2016.1240783.
- Secukinumab bei aktiver ankylosierender Spondylitis nach Behandlung mit nichtsteroidalen Antirheumatika oder TNF-alpha-Inhibitoren; NICE Technologie-Bewertungsleitlinie, September 2016
- Ixekizumab zur Behandlung der axialen Spondyloarthritis; NICE Technologie-Bewertungsleitlinie, Juli 2021
- Upadacitinib zur Behandlung von aktiver ankylosierender Spondylitis; NICE Technologie-Bewertungsleitlinie, September 2022
- Zhu W, He X, Cheng K, et al; Spondylitis ankylosans: Ätiologie, Pathogenese und Behandlungen. Bone Res. 2019 Aug 5;7:22. doi: 10.1038/s41413-019-0057-8. eCollection 2019.
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
Nächste Überprüfung fällig: 13. März 2028
14. März 2024 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos