Morbus Bechterew
Begutachtet von Dr Doug McKechnie, MRCGPZuletzt aktualisiert von Dr Philippa Vincent, MRCGPLast updated 20. Jan 2025
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Ankylosing spondylitis is a chronic inflammatory arthritis. It mainly affects the lower back but can affect the rest of the spine. Other joints and other parts of the body are sometimes affected.
Es gibt keine Heilung, aber Behandlungen helfen, die Symptome zu lindern.
In diesem Artikel:
Video picks for Rückenschmerzen
Lesen Sie unten weiter
Was ist ankylosierende Spondylitis?
Ankylosing spondylitis (AS) is a persistent (chronic) inflammatory arthritic disease. The word ankylosing means joining together or fusing. The word spondylitis means inflammation of the spine.
Es betrifft hauptsächlich die Wirbelsäule und die Gelenke, die den unteren Teil der Wirbelsäule mit dem Becken verbinden (Sakroiliakalgelenke). Auch andere Gelenke im Körper können betroffen sein. Die Art der Entzündung bei Morbus Bechterew führt dazu, dass die betroffenen Gelenke miteinander verschmelzen, wodurch die Beweglichkeit eingeschränkt wird.
Morbus Bechterew ist eine Autoimmunerkrankung. Es ist nicht genau bekannt, warum Morbus Bechterew auftritt, aber es gibt eine genetische Veranlagung. 6 von 100 Menschen, die eine bestimmte Genvariante namens HLA-B27 haben, sind von Morbus Bechterew betroffen, während angenommen wird, dass es weniger als 1 von 100 Menschen betrifft, die dieses Protein nicht haben.
Ankylosing spondylitis is a type of axial spondyloarthritis. Siehe den separaten Beipackzettel mit dem Titel Axiale Spondyloarthritis für weitere Informationen.
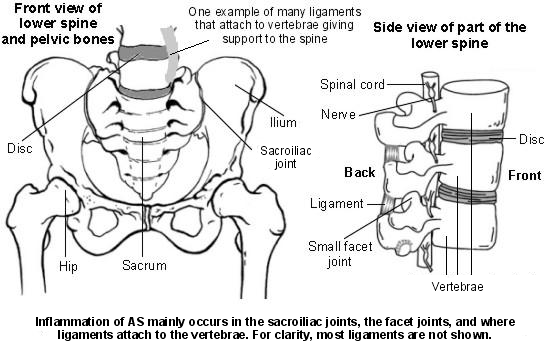
Der untere Rücken ist in der Regel die Hauptstelle der Entzündung
Bei Morbus Bechterew (MB) entzünden sich die Bänder im unteren Rücken an den Stellen, an denen sie an den Wirbelkörpern befestigt sind. Dies fördert allmählich das Wachstum von Knochenzellen, die Knochen innerhalb der Bänder bilden. Mit der Zeit können diese knöchernen Auswüchse größer werden und knöcherne Brücken zwischen benachbarten Wirbeln bilden. Schließlich können dadurch einige Wirbel miteinander verschmelzen, sodass sie im Wesentlichen zu einem größeren Knochen werden.
Die Iliosakralgelenke und ihre umliegenden Bänder sind ebenfalls häufig betroffen. Auch diese Entzündung kann letztendlich zu einer Verknöcherung zwischen Kreuzbein und Becken führen.
Andere Körperbereiche können betroffen sein
Die Krankheit ist nicht immer auf die Wirbelsäule und die Iliosakralgelenke beschränkt. In einigen Fällen tritt die Entzündung in anderen Gelenken und in anderen Teilen des Körpers außerhalb der Wirbelsäule auf (siehe unten für Details).
Den unteren Rücken verstehen
The spine is made up of 33 bones called vertebrae stacked on top of each other. Each of the top 24 vertebrae is the shape of a squat cylinder and between each vertebra is a disc. The discs are made of rubber-like substance which allows the spine to be fairly flexible. Strong ligaments attach the vertebrae to each other and make the spine strong. Near the bottom of the spine, five vertebrae are fused together. They form a triangular-shaped bone called the sacrum. There are two large joints on either side of the bottom of the spine that join it on to the pelvis. They are called the sacroiliac joints because they join the sacrum (sacro-) to the main bone of the pelvis which is called the ilium (-iliac).
< h2>Untere Wirbelsäule Seitenansicht - AS< /h2>
Wer bekommt Morbus Bechterew?
Zurück zum InhaltAnkylosing spondylitis most commonly develops between 20 and 30 years of age. 80 out of 100 people will develop symptoms before the age of 30 and only 5 in a 100 will first develop symptoms over the age of 45. It is twice as common in men as it is in women. There may be a family history with two or more members of a family being affected.
Lesen Sie unten weiter
Was verursacht ankylosierende Spondylitis?
Zurück zum InhaltDie genaue Ursache ist nicht bekannt. Es besteht jedoch eine starke genetische Veranlagung. Es besteht eine enge Verbindung zu einer Genvariante namens HLA-B27. Etwa 9 von 10 Menschen mit Morbus Bechterew tragen diese Genvariante, verglichen mit weniger als 1 von 10 in der Allgemeinbevölkerung. Das Tragen von HLA-B27 führt jedoch nicht automatisch zu Morbus Bechterew. 94 von 100 Menschen mit HLA-B27 entwickeln keinen Morbus Bechterew. Außerdem entwickeln manche Menschen Morbus Bechterew, obwohl sie diese Genvariante nicht haben. Es wird angenommen, dass etwas die Entwicklung von Morbus Bechterew bei Menschen auslösen kann, die eine erbliche Veranlagung dazu haben, und dass HLA-B27 eine starke Tendenz dazu bietet. Der Auslöser ist bisher unbekannt, und auch andere Gene und Faktoren könnten an der Entstehung von Morbus Bechterew beteiligt sein.
Symptome des Morbus Bechterew
Zurück zum InhaltDie häufigsten Symptome von Morbus Bechterew sind Rückenschmerzen und Steifheit.
Rückenschmerzen. Back pain is the main symptom. Pain usually starts in the lower back and typically becomes gradually worse over several months. There may also be pain over the buttocks and down the back of the thighs. The buttock pain may be felt sometimes on one side and sometimes on the other side. Coughing or straining may make pain worse. Rest does not make it better. In fact, pain may be worse at night and better on getting up in the morning. Exercise and movement usually ease the pain. (This is the opposite to most bouts of common nonspecific lower back pain which may alert a doctor to the diagnosis of AS.) The pain tends to ease as the day goes on. The middle section of the spine (thoracic vertebrae) may also become affected. If this occurs, the joints between the ribs and the spine may also become painful.
Stiffness in the lower spine. Die Steifheit kann morgens direkt nach dem Aufstehen ziemlich stark sein. Sie verbessert sich in der Regel durch Bewegung und Sport und lässt im Laufe des Vormittags nach.
Other joint symptoms apart from the spine. Andere Gelenke sind im Verlauf bei etwa 4 von 10 Menschen mit AS betroffen. Am häufigsten sind die Hüften, Knie, Knöchel und Schultern. Betroffene Gelenke können schmerzhaft, steif und geschwollen werden.
Inflammation of tendons and ligaments. Sehnen und Bänder in verschiedenen Körperregionen (zusätzlich zu denen, die an die Wirbel der unteren Wirbelsäule angeschlossen sind) können sich entzünden und schmerzhaft werden, wo sie an Knochen ansetzen. Häufige Beispiele sind die Achillessehne (Achillessehnen-Tendinopathie) wo die Wadenmuskeln an die Ferse ansetzen und wo die Brustmuskeln an die Rippen ansetzen (Costochondritis).
Inflammation of part of the eye (uveitis). Uveitis is an inflammation of the eye. It affects about 1 in every 3 people with AS from time to time. People with AS who develop a painful or red eye should seek medical advice. Uveitis will usually be diagnosed by an eye specialist in an emergency department and treatment with eye drops should be started as soon as possible after eye symptoms begin. Treatment of uveitis is usually successful. However, if not treated quickly there can be permanent loss of vision in the eye (partial or complete).
General symptoms. Einige Menschen mit AS fühlen sich allgemein unwohl, mit Symptomen von Müdigkeit oder Depression. Unbeabsichtigter Gewichtsverlust oder Anämie treten manchmal auf.
Assoziierte Bedingungen
Einige andere Erkrankungen treten bei Menschen mit AS häufiger auf als erwartet. Menschen mit AS haben eine höhere als durchschnittliche Wahrscheinlichkeit, Folgendes zu entwickeln:
Herz-Kreislauf-Erkrankungen (see later).
Hinweis: Die meisten Menschen mit ankylosierender Spondylitis bekommen diese Erkrankungen nicht, aber sie sind bei Menschen mit AS häufiger als in der Allgemeinbevölkerung.
Lesen Sie unten weiter
Diagnose der ankylosierenden Spondylitis
Zurück zum InhaltDieser Zustand wird anhand folgender Kriterien diagnostiziert:
Symptome.
X-ray or magnetic resonance imaging (MRI) images
Blutuntersuchungen können hilfreich sein, hauptsächlich um andere Erkrankungen auszuschließen. Bluttests können durchgeführt werden, um nach HLA-B27 zu suchen, was bei der Diagnose helfen kann.
As the disease progresses, typical changes develop on X-ray-Bilder der Iliosakralgelenke und der Wirbelsäule. Die Röntgenbilder zeigen, wie die Knochen (Wirbel) allmählich zusammenwachsen. Diese Veränderungen können jedoch mehrere Jahre dauern, bis sie auf den Röntgenbildern sichtbar sind.
X-ray changes used to be the only way to confidently confirm AS. Now eine MRT-Untersuchung der Iliosakralgelenke can confirm the diagnosis at an earlier stage. An MRI scan can give a much more detailed view of a joint than a traditional X-ray picture and can detect inflammation in the sacroiliac joints.
Wie entwickelt sich die ankylosierende Spondylitis?
Die Symptome können in ihrer Schwere variieren und schwanken meist im Verlauf. Entzündungs-Schübe, die zu Perioden verstärkter Schmerzen und Steifheit führen, treten von Zeit zu Zeit auf. Wenn Gelenke außerhalb der Wirbelsäule betroffen sind, treten sie meist gleichzeitig mit den Rückenschmerzen auf. Die Anzahl der Schübe, ihre Schwere und Dauer können von Person zu Person sehr unterschiedlich sein.
Mit der Zeit kann die Beweglichkeit und Flexibilität der Wirbelsäule abnehmen. Dies geschieht, weil die Entzündung und Knochenwucherungen allmählich dazu führen, dass einige Ihrer Knochen miteinander verschmelzen (Fusion oder Ankylose). Die Anzahl der betroffenen Wirbel und das Ausmaß der Verschmelzung variieren von Person zu Person. Bei sehr schwerem Verlauf kann sich eine nach vorne gebeugte, gebeugte Haltung entwickeln.
Behandlung der Spondylitis ankylosans
Zurück zum InhaltDie Ziele der Behandlung sind:
Zur Linderung von Schmerzen und Steifheit.
Um die Wirbelsäule so beweglich und flexibel wie möglich zu halten.
Den Fortschritt der Krankheit verlangsamen.
Physiotherapie und Bewegung
It is vital to have as good a posture as possible and a regular exercise routine. This helps to keep a full range of spinal movement and may help to prevent the condition worsening. Regular specific exercises are thought to limit the extent of any spinal deformity that may develop. The exercises may also ease back pain. A physiotherapist will usually be able to advise on the exact exercises to do. Doing exercises in a group may be particularly beneficial. Exercises should become a routine part of daily life.
Medikation
Entzündungshemmende Schmerzmittel
These medicines are also called Nichtsteroidale entzündungshemmende Medikamente (NSAIDs) .Ein wichtiger Grund, diese Medikamente einzunehmen, ist die Schmerzlinderung, damit regelmäßige Bewegung ohne zu große Beschwerden möglich ist.
It is thought that anti-inflammatory medicines may not only ease symptoms of AS but may also slow down the progression of AS. Therefore, the advice is to take them regularly, not just as and when the pain flares up. There are several different anti-inflammatory medicines - for example, Ibuprofen und Naproxen are commonly used - but there are others as well. If one does not suit, another may be fine.
Allerdings können NSAIDs Nebenwirkungen haben und nicht jeder darf sie einnehmen. Mögliche Nebenwirkungen sind:
Stomach pain and bleeding from the stomach are the most serious. The risk of this is higher over the age of 65 years, or in people who have had a duodenal or stomach ulcer. Usually another medication will be prescribed to protect the stomach from these possible problems. Hinweis: Beenden Sie die Einnahme der Tabletten und suchen Sie umgehend einen Arzt auf, wenn Sie während der Einnahme von entzündungshemmenden Medikamenten eines der folgenden Symptome entwickeln:
Starke Bauchschmerzen.
Blut im Stuhl oder schwarzer Stuhl (Kot).
Blut erbrechen.
Sie können die chronische Nierenerkrankung verschlimmern oder verursachen.
Einige Menschen mit Asthma stellen fest, dass NSAIDs ihre Asthma verschlimmern können – dies ist selten, aber diese Personen sollten keine NSAIDs mehr einnehmen.
Der Beipackzettel, der mit den Tabletten geliefert wird, enthält eine vollständige Liste der möglichen Nebenwirkungen. Es ist nicht bekannt, ob verschiedene NSAIDs besser sind als andere bei der Verbesserung von AS.
Gewöhnliche Schmerzmittel
Schmerzmittel such as Paracetamol may be sufficient for someone who cannot take an anti-inflammatory painkiller if their symptoms are mild between flare-ups. It is also possible to take paracetamol in addition to an anti-inflammatory medicine for top-up pain relief.
Biologische Medikamente
Medications that suppress the immune system have become available in recent years. They lessen the damaging effect of AS on the joints. They tend to be divided into two groups: biological therapies and immunomodulators. Immunomodulators are useful in rheumatoide Arthritis but research has not shown them to be beneficial in ankylosing spondylitis. However biological medicines (also called biologics), have made a significant impact on the treatment of ankylosing spondylitis.
Biologische Medikamente are substances made by living organisms such as cloned white blood cells. They are designed to target specific molecules of the immune system involved in inflammation. In ankylosing spondylitis, a chemical called cytokine tumour necrosis factor alpha (TNF-alpha) is involved in causing inflammation. Certain medicines in a group called TNF-alpha inhibitors block the action of this chemical. As a result they reduce inflammation and prevent damage to the joints. TNF-alpha inhibitors are also sometimes called anti-TNF-alpha drugs.
TNF-alpha-Hemmer werden jetzt Menschen mit AS empfohlen, die nicht ausreichend auf NSAIDs angesprochen haben oder sie nicht einnehmen können. Es sind mehrere TNF-alpha-Hemmer erhältlich:
Adalimumab.
Certolizumab pegol.
Golimumab.
Infliximab.
Sie werden als Injektion unter die Haut verabreicht (außer bei Infliximab, das in eine Infusion gegeben werden muss). Die Häufigkeit der Injektionen variiert von zweimal pro Woche bis einmal alle acht Wochen.
There are risks associated with taking these medicines and they require special monitoring, as some people develop serious side-effects. For example, taking these medicines may increase the risks of developing a serious infection (including Tuberkulose, Sepsis und Lungenentzündung). Initially they were thought to increase the risks of developing some types of cancer, including Lymphom und Leukämie, but more recent studies suggest that this risk may be significantly lower than initially thought. There does seem to be an increased risk of developing nicht-melanoem Hautkrebs.
TNF inhibitors have also been rarely associated with developing Multiple Sklerose oder medikamenteninduzierte Lupus and they also can make Herzinsuffizienz worse (though they do not cause heart failure).
Es ist nicht bekannt, ob einer der TNF-alpha-Hemmer wirksamer oder sicherer ist als die anderen.
In Großbritannien empfiehlt das National Institute for Health and Care Excellence (NICE), die Behandlung mit einem TNF-alpha-Hemmer nur durch einen Facharzt einzuleiten und zu überwachen, der Erfahrung in der Diagnose und Behandlung von Morbus Bechterew hat. Sie werden für Menschen mit schwerem Morbus Bechterew empfohlen, die auf eine Behandlung mit NSAIDs nicht ansprechen oder keine NSAIDs einnehmen können.
Nach 12 Wochen sollte die Behandlung nur fortgesetzt werden, wenn sich Ihr Morbus Bechterew deutlich verbessert hat. Die Verbesserung wird häufig mit einem Test namens Bath Ankylosing Spondylitis Disease Activity Index (BASDAI) gemessen. Dieser stellt verschiedene Fragen:
Wie müde bist du?
Wie stark sind die Schmerzen in Ihrem Rücken?
Wie steif bist du morgens?
Wie lange hält Ihre Steifheit an?
Haben Sie empfindliche Stellen?
Wie stark sind Schmerzen oder Schwellungen in den Gelenken (außer Rücken oder Nacken)?
Wenn die Besserung nicht anhält oder das Medikament nicht mehr wirkt, sollte die Behandlung abgebrochen werden. Andere Medikamente wie Secukinumab, Ixekizumab, Upadacitinib oder Tofacitinib können ausprobiert werden, wenn TNF-alpha-Hemmer nicht verwendet werden können oder nicht wirksam waren.
Andere Medikamente
Gelegentlich werden andere Medikamente verwendet:
Ein Steroid, das direkt in ein stark entzündetes Gelenk injiziert wird, wird manchmal zur Linderung der Symptome verwendet. Steroide in Form von Tabletten oder Flüssigkeiten werden bei ankylosierender Spondylitis nicht eingesetzt.
Medicines called Bisphosphonate are used to treat Osteoporose that is associated with AS.
Andere Behandlungen
Andere manchmal verwendete Behandlungen sind die folgenden:
Transkutane elektrische Nervenstimulation (TENS)-Geräte are sometimes used to ease pain. (These give tiny electrical currents into the affected area.)
Wärme – zum Beispiel eine heiße Dusche – kann helfen, Schmerzen zu lindern, insbesondere morgens.
Einige Menschen finden regelmäßige Massagen beruhigend.
Eine Operation könnte notwendig sein:
Eine Hüftoperation, da die Hüfte durch AS manchmal stark beschädigt wird.
Chirurgie bei schwerer Wirbelsäulenverkrümmung.
Ankylosierende Spondylitis und Herz-Kreislauf-Erkrankungen
Zurück zum InhaltPeople with ankylosing spondylitis have an increased risk of developing Herz-Kreislauf-Erkrankungen as they get older. Cardiovascular disease is disease of the heart and blood vessels, caused by a fatty substance called atheroma. This may eventually lead to conditions such as Angina, Herzinfarkt oder Schlaganfall .Es ist unklar, warum das Risiko bei Menschen mit AS erhöht ist. Möglicherweise ist die anhaltende (chronische) Entzündung der Erkrankung teilweise dafür verantwortlich. Es gibt Hinweise darauf, dass TNF-alpha-Hemmer das Risiko für die Entwicklung von Herz-Kreislauf-Erkrankungen verringern könnten, aber weitere Forschung ist erforderlich, um dies zu bestätigen.
Das Risiko für Herz-Kreislauf-Erkrankungen kann durch die folgenden Maßnahmen reduziert werden:
Nicht rauchen or stop smoking.
Eat a healthy diet such as the Mittelmeerdiät.
Ensure that any Bluthochdruck, Diabetes, or a hoher Cholesterinspiegel, sind gut kontrolliert.
Wie ist der Ausblick?
Zurück zum InhaltThere is no cure for AS and the outlook (prognosis) is variable.
Schwere körperliche Behinderungen sind ungewöhnlich, und die meisten Menschen können ein vernünftiges Maß an körperlicher Funktion aufrechterhalten und ein relativ normales Leben führen.
Das Muster der Symptome in den ersten 10 Jahren der Erkrankung deutet oft auf den wahrscheinlichen langfristigen Grad der Behinderung hin. In einer Studie entwickelten etwa 7 von 10 Patienten mit leichter Wirbelsäulenbeschränkung nach 10 Jahren keine schwere Wirbelsäulenbeteiligung. Bei den Patienten, die eine langfristige schwere Wirbelsäulenbeteiligung entwickelten, hatten jedoch 8 von 10 innerhalb von 10 Jahren eine schwere Wirbelsäulenbeschränkung.
Menschen, die eine ankylosierende Spondylitis in jüngeren Jahren entwickeln, neigen zu einem schlechteren Verlauf als diejenigen, die sie später entwickeln.
Augenentzündung (Uveitis) kann bei Nichtbehandlung zu schweren Sehbeeinträchtigungen führen.
People with established AS have an increased risk of fracturing the spine if they are involved in an accident such as a car crash or if they fall. This is because the spine becomes easier to fracture as it becomes more stiff and rigid. It is also due to Osteoporose which is more common in people with AS.
Patient picks for Rückenschmerzen
Knochen, Gelenke und Muskeln
Thorakaler Rückenschmerz
Thorakaler Rückenschmerz ist ein Schmerz, der in der Brustwirbelsäule auftritt. Die Brustwirbelsäule befindet sich am Rücken des Brustkorbs (des Thorax), meist zwischen den Schulterblättern. Sie erstreckt sich vom unteren Ende des Halses bis zum Beginn der Lendenwirbelsäule, ungefähr auf Höhe der Taille.
von Dr. Rachel Hudson, MRCGP

Knochen, Gelenke und Muskeln
Bandscheibenvorfall
Ein Bandscheibenvorfall ist ein veralteter Begriff und beschreibt nicht genau, was in diesem Zustand passiert. Es wird häufiger von einem "Bandscheibenvorfall", "Bandscheibenhernie" oder "Bandscheibenprotrusion" gesprochen. Weiter unten gibt es eine Erläuterung zu diesen Begriffen. Dieser Flyer wird jedoch weiterhin den Begriff "Bandscheibenvorfall" verwenden, da er gebräuchlich ist. Ein Bandscheibenvorfall verursacht oft plötzliche, starke Schmerzen im unteren Rücken. Die Bandscheibe drückt häufig auf eine Nervenwurzel, was Schmerzen in ein Bein ausstrahlt. In der Regel lassen die Symptome allmählich innerhalb von mehreren Wochen nach. Es ist am besten, so viel wie möglich die normalen Aktivitäten fortzusetzen und Schmerzmittel zu verwenden. Körperliche Behandlungen wie Wirbelsäulentherapie können ebenfalls helfen. Eine Operation kann eine Option sein, wenn die Symptome anhalten.
von Dr. Philippa Vincent, MRCGP
Weiterführende Literatur und Referenzen
- TNF-alpha-Inhibitoren für ankylosierende Spondylitis und nicht-radiographische axiale Spondyloarthritis; NICE-Technologiebewertungsleitlinie, Februar 2016
- Leitlinie der BSR und BHPR zur Behandlung der axialen Spondyloarthritis (einschließlich ankylosierender Spondylitis) mit Biologika; Britische Gesellschaft für Rheumatologie (2016)
- Secukinumab bei aktiver ankylosierender Spondylitis nach Behandlung mit nichtsteroidalen Antirheumatika oder TNF-alpha-Inhibitoren; NICE Technologie-Bewertungsleitlinie, September 2016
- Spondyloarthritis bei über 16-Jährigen: Diagnose und Behandlung; NICE-Leitlinien (Februar 2017)
- Ixekizumab zur Behandlung der axialen Spondyloarthritis; NICE Technologie-Bewertungsleitlinie, Juli 2021
- Upadacitinib zur Behandlung von aktiver ankylosierender Spondylitis; NICE Technologie-Bewertungsleitlinie, September 2022
- Bestätigte axiale Spondyloarthritis (einschließlich ankylosierender Spondylitis); SCHÖN; April 2024
- Wenker KJ, Quint JM; Ankylosing Spondylitis.
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
Nächste Überprüfung fällig: 19. Jan 2028
20. Jan 2025 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos
Abonnieren Sie den Patienten-Newsletter
Ihre wöchentliche Dosis klarer, vertrauenswürdiger Gesundheitsberatung - geschrieben, um Ihnen zu helfen, sich informiert, selbstbewusst und in Kontrolle zu fühlen.
By subscribing you accept our Datenschutzrichtlinie. Sie können sich jederzeit abmelden. Wir verkaufen Ihre Daten niemals.