Knöchelbrüche
Begutachtet von Dr Laurence KnottZuletzt aktualisiert von Dr Colin Tidy, MRCGPLast updated 15. Feb 2022
Erfüllt die Anforderungen des Patienten Richtlinien des Patienten
- HerunterladenHerunterladen
- Teilen
- Language
- Diskussion
- Audio-Version
Medizinische Fachkräfte
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Knöchelverletzung article more useful, or one of our other Gesundheitsartikel.
In diesem Artikel:
Lesen Sie unten weiter
Was ist ein Knöchelbruch?
Ein Knöchelbruch ist ein Bruch in einem oder mehreren der Knochen des Sprunggelenks - der Tibia, Fibula und Talus. Bei Knöchelbrüchen sind zwei Gelenke beteiligt:
Sprunggelenk - wo Schienbein, Wadenbein und Sprungbein aufeinandertreffen.
Tibiofibulargelenk - faseriges Gelenk, das durch Bänder zusammengehalten wird (Syndesmosegelenk).
Das Sprunggelenk ist ein komplexes Gelenk, das eine Vielzahl von Bewegungen ermöglicht: Beugung, Streckung, Inversion und Eversion sowie eine Kombination dieser Bewegungen. Dies ermöglicht Fortbewegung und Gleichgewicht sowohl auf ebenem als auch unebenem Boden. Das Sprunggelenk trägt das volle Gewicht des Körpers und ist erheblichen Kräften ausgesetzt, insbesondere beim Laufen und Springen.
Viele Knöchelverletzungen werden konservativ behandelt. Offensichtliche klinische Deformitäten (z. B. Luxationen) oder Verletzungen mit neurovaskulärer Beeinträchtigung des Fußes stellen jedoch einen orthopädischen Notfall dar, der eine sofortige Reposition erfordert (siehe Abschnitt 'Behandlung' unten).
See the separate Knöchelverletzungen article for the assessment of ankle fractures and sprains (this details the history, examination, investigation and differential diagnosis of ankle injuries and the management of ankle sprains and strains).
Anatomie des Sprunggelenks
Zurück zum InhaltZwei Gelenke ermöglichen die Bewegung des Knöchels:
Das eigentliche Sprunggelenk (tibiotalar Gelenk) - die Artikulation erfolgt zwischen dem unteren Ende der Tibia, den Malleolen und dem Körper des Talus. Dieses Gelenk ermöglicht die Dorsalflexion und Plantarflexion des Sprunggelenks.
Das subtalare Gelenk - die Artikulation erfolgt zwischen dem Talus und dem Calcaneus. Dieses Gelenk ermöglicht die Inversion und Eversion des Knöchels.
Die distale Tibia hat einen prominenten medialen Malleolus und einen weniger prominenten posterioren Malleolus. Die distale Fibula ist als lateraler Malleolus bekannt. Die Gelenkkapsel und die umliegenden Bänder stabilisieren das Sprunggelenk. Die distale Fibula ist durch die vorderen und hinteren unteren tibiofibularen Bänder, ein unteres transversales Band und ein Syndesmosenband mit der distalen Tibia verbunden. Die vorderen und hinteren talofibularen Bänder verbinden die Fibula mit dem Talus. Der Talus ist durch das calcaneo-fibulare Band mit dem Calcaneus verbunden. Das Deltaband verbindet den medialen Malleolus mit dem Talus, Calcaneus und den Navicularknochen.
Gelenke des Knöchels und Fußes
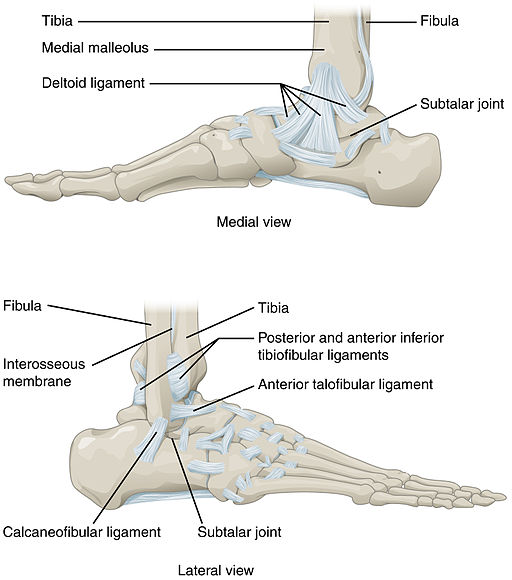
© OpenStax College, Anatomie & Physiologie, Connexions-Website, 19. Juni 2013, über Wikimedia Commons
Lesen Sie unten weiter
Symptome eines Knöchelbruchs1
Zurück zum InhaltSchwere Verstauchungen und Frakturen können sich auf ähnliche Weise präsentieren. Typische Symptome sind:
Sofortiger, starker Schmerz, der sich vom Fuß bis zum Knie erstrecken kann.
Schwellung, lokalisiert oder entlang des Beins.
Blutergüsse.
Empfindlichkeit.
Unfähigkeit, das Gewicht zu tragen, obwohl Patienten manchmal mit Knöchelbrüchen gehen.
Gelenkdeformität.
Symptome eines Knöchelbruchs2
Zurück zum InhaltHistory and examination of ankle injuries are discussed in detail in the separate Knöchelverletzungen article. However, some key points for suspected ankle fractures are detailed below.
Grundsätze der Versorgung von Sprunggelenksfrakturen
Bei der Beurteilung von Sprunggelenksfrakturen beachten Sie:
Was war der Verletzungsmechanismus (Inversion, Eversion, Plantarflexion, Dorsalflexion)? Dies kann helfen, die Art und Schwere der Verletzung zu bestimmen.
Was geschah danach? Konnte der Patient sofort Gewicht tragen? Brauchten sie Hilfe beim Gehen? Wenn es eine Sportverletzung war, konnten sie weitermachen?
Ist der Knöchel angeschwollen? War die Schwellung sofort? (Sofortige Schwellung ist auf Blutungen zurückzuführen.)
Gibt es begleitende Verletzungen (bandartig, kapselartig, vaskulär)?
Gibt es eine Vorgeschichte von Osteoporose oder Risikofaktoren für Osteoporose?
Muss der Knöchel immobilisiert werden?
Ist eine Überweisung an einen orthopädischen Spezialisten erforderlich?
Untersuchung
Knöchelbrüche und Knöchelverstauchungen können sich auf ähnliche Weise präsentieren. Merkmale, die auf einen Bruch hindeuten können, sind offensichtliche Deformität, Schwellung, Blutergüsse, Unfähigkeit, Gewicht zu tragen, und Knochendruckschmerz.
Der Patient sollte auch auf bestehende Verletzungen untersucht und begutachtet werden.
Inspection:
Ist der Patient hereingekommen? Wenn ja, mit wie viel Unbehagen und Behinderung?
Schauen Sie sich den Knöchel an. Gibt es offensichtliche Deformierungen?
Gibt es Schwellungen oder Blutergüsse? Sieht es mit dem Verletzungsmechanismus vereinbar aus?
Ist ein Erguss vorhanden? Dies kann eine Schwellung auf beiden Seiten der Achillessehne sein.
Gibt es offene Wunden?
Palpation:
Palpate for crepitus and tenderness, especially over the malleolar regions, over the anterior tibiofibular ligament, the gesamte Länge of the fibula and the base of the 5th metatarsal. Does calcaneal pressure elicit pain?
Examine for neurovascular injury:
Die Beurteilung des neurovaskulären Status erfolgt durch das Empfinden über die dorsalen und plantaren Flächen des Fußes, die Messung der kapillaren Wiederauffüllung in allen Zehen und das Abtasten der distalen Pulse (die Arteria dorsalis pedis fehlt bei 2-3% der Bevölkerung). Gefäßkompromittierung ist die dringende Sorge bei Luxationen und Frakturluxationen. Suralis- und Peroneusnervenlähmungen sind eine seltene Komplikation bei schweren Verstauchungen.
Movement/power:
Diese können in den meisten Fällen nicht getestet werden, da das Gelenk geschwollen, schmerzhaft, gebrochen oder ausgerenkt sein kann.
Examine for co-existing injuries:
Achten Sie besonders auf das ipsilaterale Knie und den Fuß.
Überprüfen Sie auf Druckempfindlichkeit (Fraktur) des proximalen Wadenbeins.
Specific tests of tendon function are listed in the separate Knöchelverletzungen article.
Die Untersuchung des unverletzten Knöchels kann einen Hinweis auf den normalen Bewegungsumfang und die Kraft geben.
Untersuchungen3 4 5
Nicht jeder mit einer Knöchelverletzung benötigt ein Röntgenbild. Klinisch kann es sehr schwierig sein, ohne Röntgenbild zwischen einer Fraktur und einer schweren Verstauchung zu unterscheiden, es sei denn, es gibt offensichtliche Verformungen oder Instabilität. Die Ottawa-Knöchelregeln wurden 1992 als Richtlinie eingeführt, um Kosten und Wartezeiten zu reduzieren, wenn ernsthafte Knöchel- und Mittelfußfrakturen bei der nicht-athletischen, erwachsenen Bevölkerung ausgeschlossen werden sollen:
Eine Röntgenaufnahme des Knöchels ist nur angezeigt, wenn ein Patient Schmerzen im Malleolarbereich hat und eines der folgenden Symptome vorliegt:
Knochendruckschmerz am hinteren Rand oder an der Spitze des medialen oder lateralen Malleolus, oder
Unfähigkeit, Gewicht zu tragen (vier Schritte) unmittelbar nach der Verletzung und zum Zeitpunkt der Beurteilung.
Eine Röntgenaufnahme des Fußes ist nur angezeigt, wenn ein Patient Schmerzen im Mittelfußbereich hat und eines der folgenden Symptome vorliegt:
Knochenschmerzen an der Basis des fünften Mittelfußknochens oder über dem Kahnbein (befindet sich auf der oberen Innenseite der Mitte des Fußes), oder
Unfähigkeit, Gewicht zu tragen (vier Schritte) unmittelbar nach der Verletzung und zum Zeitpunkt der Beurteilung.
Die Buffalo-Regel wurde entwickelt, um die diagnostische Genauigkeit der Ottawa-Knöchel-Regeln zu erhöhen, wobei das Kriterium der Druckempfindlichkeit auf den Kamm oder den mittleren Teil der Malleolen (distale 6 cm der Fibula und Tibia) gerichtet ist, wodurch die Wahrscheinlichkeit verringert wird, über verletzte Bandstrukturen zu palpieren6 .
Die Bewertung der Ottawa-Ankle-Regeln legt nahe, dass sie bei Kindern gültig sind und in der klinischen Praxis weit verbreitet sind, da sie die Kosten und unnötige Röntgenstrahlung erheblich reduzieren7 .
Bildgebung
Wenn ein Röntgenbild gemacht wird, können anteroposteriore (AP), laterale und Mortise- (schräge) Ansichten aufgenommen werden. Für die Mortise-Ansicht wird der Fuß etwa 15° nach innen gedreht. Dies ermöglicht eine bessere Sicht auf die Sprunggelenkgabel.
Wenn auf dem Röntgenbild eine Verletzung zu sehen ist, suchen Sie immer nach einer zweiten.
CT- und MRT-Scans sind manchmal erforderlich für die Frakturdiagnose (z.B. Talusfrakturen) und die Beurteilung von Band- oder intraartikulären Verletzungen.
Lesen Sie unten weiter
Klassifikation von Sprunggelenksfrakturen8
Zurück zum InhaltEs gibt verschiedene Möglichkeiten, Knöchelbrüche zu klassifizieren.
Die Danis-Weber-Klassifikation
Diese Klassifikation ist einfach und wahrscheinlich am nützlichsten für die Primärversorgung (siehe unten). Sie basiert auf dem Fibulafraktur in Bezug auf die Syndesmose in der Radiographie (dies bezieht sich auf die Syndesmose zwischen Tibia und Fibula):
Typ A: Fibulafraktur unterhalb der tibiofibularen Syndesmose, die intakt ist.
Typ B: Fibulafraktur auf Höhe der Syndesmose.
Typ C: Fibulafraktur oberhalb der Syndesmose, was auf einen Riss der Syndesmose hinweist.
Eine einfache Klassifikation basierend auf den beteiligten Malleolen
Dies kann verwendet werden, da es Auswirkungen auf die Gelenkstabilität und weitere Managementoptionen hat:
Monomalleolarer Bruch.
Bimalleolar fracture:
Manchmal reißt das Deltaband, anstatt dass der mediale Malleolus bricht; dies entspricht einer bimalleolären Fraktur und wird ähnlich behandelt.
Trimalleolarfraktur (der dritte Malleolus ist der 'hintere Malleolus', also der hintere Teil der distalen Tibia).
Das Lauge-Hansen-System
Dieses System ist ebenfalls weit verbreitet: Es klassifiziert Frakturtypen nach dem Verletzungsmechanismus in Bezug auf die Position des Fußes (der häufigste Typ ist Supination-Externalrotation).
Einige eponyme Knöchelbrüche und damit verbundene Frakturen
Pott-Fraktur: Dies ist ein Begriff, der heutzutage weniger verwendet wird. Er bezieht sich lose auf Frakturen und Fraktur-Luxationen der distalen Tibia und Fibula (bimalleolare Frakturen), die mindestens zwei Elemente des Sprunggelenkrings betreffen. Diese Frakturen sind instabil und erfordern eine dringende Behandlung.
Pilonfraktur: eine Fraktur der distalen Tibiametaphyse und auch eine Störung der Talarkuppel. Der Talus wird in die Tibia 'getrieben', wie es bei einem Sturz aus großer Höhe oder einem Fuß, der bei einem Zusammenstoß gegen den Boden eines Autos gedrückt wird, passieren kann. Die Fraktur kann offen sein. Es können begleitende Verletzungen auftreten - z.B. Wirbelsäulenkompressionsfrakturen oder Beckenverletzungen.
Snowboarder-Fraktur: Dies ist ein Bruch des lateralen Fortsatzes des Talus, der durch Dorsalflexion und Inversion des Sprunggelenks verursacht wird. Der Patient klagt über Schmerzen im lateralen Knöchelbereich. Der Bruch ist möglicherweise auf dem Röntgenbild nicht sichtbar und erfordert möglicherweise eine CT-Untersuchung zur Diagnose. Haben Sie einen hohen Verdacht auf diesen Bruch bei Snowboardern, die über Schmerzen im lateralen Knöchelbereich klagen.
Maisonneuve-Fraktur: Dies kann mit einem Knöchelbruch verbunden sein und ist ein Spiralbruch des proximalen Drittels der Fibula mit einem Riss der distalen tibiofibularen Syndesmose und der interossären Membran. Es gibt einen assoziierten Bruch des medialen Malleolus oder einen Riss des tiefen Deltabandes. Diese Art von Verletzung kann schwer zu erkennen sein.
Jones-Fraktur may also be associated with ankle fracture and should be excluded by palpating the foot. It is a fracture of the meta-diaphyseal part of the fifth metatarsal - this is at the proximal end, near the mid-portion of the foot.
Behandlung und Management von Knöchelbrüchen8 9
Zurück zum InhaltErstbehandlung
Wie bei jedem Traumapatienten führen Sie eine Erstuntersuchung nach den 'ABCDE'-Prinzipien der Traumaversorgung durch.
Assess clinically for obvious deformity and for neurovascular status:
Bei neurovaskulärer Beeinträchtigung oder Luxation (offensichtliche Deformität) des Gelenks sollte die Fraktur sofort - vor der Röntgenaufnahme - unter Analgesie oder Sedierung reponiert werden.
Verschobene Frakturen sollten so schnell wie möglich nach der Erstuntersuchung reponiert werden - dies reduziert Schmerzen/Schwellungen und kann Hautnekrosen verhindern.
Die Beurteilung des neurovaskulären Status erfolgt durch Testen der Sensibilität an den dorsalen und plantaren Flächen des Fußes, Messen der kapillaren Wiederauffüllung in allen Zehen und Palpation der distalen Pulse (obwohl die Arteria dorsalis pedis bei 2-3% der Bevölkerung fehlt).
Offene Frakturen sollten mit einem feuchten, sterilen Verband abgedeckt werden, der mit locker gewickelter, trockener, steriler Gaze gesichert ist. Überprüfen Sie die Tetanus-Impfung; erwägen Sie eine Antibiotika-Prophylaxe.
Bei Bedarf Analgesie bereitstellen.
Full history, examination and X-rays (see the separate Knöchelverletzungen article).
Nach der Repositionierung den Bruch in einem gut sitzenden Gipsschiene stabilisieren.
Das Gliedmaß hochlagern.
Überprüfen Sie den neurovaskulären Status erneut, um sicherzustellen, dass es während der Repositionierung keine Beeinträchtigung gab.
Post-Reduktions-Röntgenaufnahmen anordnen, um eine ausreichende Frakturreduktion zu bestätigen.
Weitere Behandlung10
Die Behandlung richtet sich nach der Stabilität des Sprunggelenks. Einige Frakturtypen gelten als stabil und können wie Verstauchungen behandelt werden. Alle anderen Frakturtypen können je nach individueller Situation entweder konservativ oder operativ behandelt werden. Eine Operation besteht in der Regel aus einer offenen Reposition und internen Fixierung, gefolgt von Gipsverband oder Schienung.
Instabile Sprunggelenksfrakturen umfassen:
Fraktur mit Luxation.
Bimalleolare oder trimalleolare Frakturen.
Jede laterale Malleolarfraktur mit erheblicher Talusverschiebung.
Konservative Behandlung
Konservative Behandlung (im Gips) kann in Betracht gezogen werden für:
Nicht verschobene Frakturen oder anatomisch reduzierte Frakturen - obwohl das funktionelle Ergebnis besser sein kann, wenn sie operativ behandelt werden.
Patienten mit schweren Begleiterkrankungen, die nicht für eine Operation geeignet sind.
Die konservative Behandlung umfasst:
Ein gut geformter Gips für 4-6 Wochen - danach kann die Belastung wieder aufgenommen werden.
Serielle Röntgenaufnahmen, um sicherzustellen, dass die Reposition, Gelenkkongruenz und Heilung erhalten bleiben (typischerweise Wiederholungsröntgenaufnahmen unmittelbar nach der Reposition, nach 48 Stunden, nach sieben Tagen und dann in zweiwöchigen Abständen).
Erwägen Sie eine operative Behandlung, wenn der Bruch nicht heilt oder sich verschiebt.
Einige stabile Frakturen können effektiver mit einer funktionellen Schiene als mit einem Gips behandelt werden und benötigen keine weiteren Röntgenaufnahmen11 .
Operative Behandlung
Operative Behandlung mit offener Reposition und interner Fixation ist geeignet für:
Verlagerte instabile Frakturen.
Talus Subluxation.
Gelenkinstabilität.
Bimalleolare oder trimalleolare Frakturen - >25-30% Beteiligung des Plafonds oder >2 mm Stufenbildung.
Syndesmosenverletzung:
Weber-C-Frakturen; einige Weber-B-Frakturen.
Tibiofibularer Freiraum von ≥6 mm auf anteroposteriorer Röntgenaufnahme.
Die Wahl zwischen konservativer und operativer Behandlung hängt von den individuellen Umständen ab. Die Beweise dafür, welche Methode die besten langfristigen Ergebnisse liefert, sind gemischt und manchmal widersprüchlich, obwohl eine Überprüfung aus dem Jahr 2012 zu dem Schluss kam, dass instabile Frakturen im Allgemeinen mit einer chirurgischen Behandlung besser abschneiden, wobei die Entscheidung auf dem Grad der distalen Fibulaluxation und dem Frakturtyp basiert10 12 .
Patientenfaktoren werden ebenfalls die Entscheidung beeinflussen, einschließlich der operativen Fitness und des Knochenzustands. Verzögerte Wundheilung und schlechte Knochenqualität können die Genesung nach einer offenen Reposition bei älteren Patienten behindern.
Knöchelbrüche bei älteren Menschen können Behandlungsprobleme verursachen, da medizinische Begleiterkrankungen, fragile lokale Weichteile und Osteoporose vorliegen. Historisch wurden viele instabile Knöchelbrüche bei älteren Patienten nicht operativ behandelt, da hohe Komplikationen erwartet wurden. Allerdings haben Daten aus jüngsten Studien eine schwache Unterstützung zugunsten eines operativen Eingriffs bei diesen Patienten gezeigt, da einige verbesserte Ergebnisse nachgewiesen wurden13 .
Komplikationen14
Zurück zum InhaltFrühe Komplikationen
Weichteilverletzung. Nur subkutanes Gewebe schützt die Malleolen. Bedeutende Wundkomplikationen können daher jedem Eingriff vorausgehen, insbesondere bei verschobenen Frakturen.
Infektion. Besondere Risikofaktoren für eine tiefe Infektion sind:
Erhöhtes Alter.
Diabetes: Eine fehlgeschlagene Behandlung von Infektionen bei Patienten mit Diabetes, die einen Knöchelbruch haben, kann zum Verlust der Gliedmaßen führen. Eine perioperative glykämische Kontrolle ist sehr wichtig. Vorbestehende periphere Neuropathie und das Fehlen von Fußpulsen sind Prädiktoren für schlechtere Ergebnisse.
Rauchen.
Offene Fraktur.
Kompromittierte Weichteilhülle.
Alkoholabhängigkeit.
Eine Infektion bei geschlossenen Knöchelverletzungen kann lebensbedrohlich sein.
Frakturblasen: Diese entstehen vermutlich durch eine Spaltverletzung und die dermo-epidermale Verbindung. Anatomische Bereiche mit eng anliegender Haut und wenig Muskelbedeckung sind dafür anfällig. Es gibt zwei Arten; hämorrhagische Blasen und nicht-hämorrhagische Blasen. Erstere sind die schwerwiegendere Verletzung. Es gibt eine Debatte darüber, ob es besser ist, die Blasen vor einem chirurgischen Eingriff abheilen zu lassen oder sie zu öffnen und antibiotische Creme aufzutragen, bis sie sich wieder epithelisieren.
Gefäßkompromittierung und Fußischämie.
Schlechte Wundheilung.
Tiefe Venenthrombose und Lungenembolie (secondary to immobilisation). The risk is significant if the leg is immobilised without prophylaxis. Risk is increased by high body mass index, pregnancy, contraceptive pill, greater age, active cancer and the need for an above knee plaster. Individualised risk assessments are recommended when considering prophylaxis.
Spätere Komplikationen
Fraktur-Nichtvereinigung und Fehlheilung.
Versagen des Metallimplantats.
Schlechte Wundheilung.
Osteoarthritis (especially talus fractures).
Funktionsverlust: Eingeschränkte Bewegung im Knöchel (Kalkaneusfrakturen können Inversion und Eversion beeinträchtigen).
Knöchelbrüche, die die Wachstumsfuge bei Kindern betreffen, können zu Deformitäten und Wachstumsstörungen führen.
Anhaltende Schmerzen.
Muskelschwund.
Knorpeldegeneration.
Gelenksteifheit und Schwellung.
Sensibilitätsdefizit, Tarsaltunnelsyndrom.
Komplexes regionales Schmerzsyndrom Typ I.
Charcot arthropathy (normalerweise verbunden mit Verzögerung bei der Diagnose und unzureichender Immobilisierung).
Rehabilitation14
Zurück zum InhaltSchmerzen, Steifheit, Schwäche und Schwellungen sind allesamt Hindernisse, die für eine erfolgreiche Rehabilitation überwunden werden müssen. Es gibt nur wenige Beweise für die Rehabilitation nach konservativer Behandlung. Es gibt mehr Beweise für Interventionen nach einer Operation.
Eine Kombination aus früher Mobilisierung, frühem Beginn der Gewichtsbelastung und der Verwendung eines abnehmbaren Immobilisationsgeräts in Verbindung mit Bewegung hat einen positiven Effekt auf den Bewegungsumfang des Sprunggelenks.
Es ist wichtig, Patientenfaktoren zu berücksichtigen, insbesondere ihre Fähigkeit, ein temporäres Immobilisationsgerät zu verwenden, und ihre Einhaltung von Übungsplänen.
Immobilisationsgeräte können helfen, Schmerzen zu reduzieren und die Teilnahme an der Aktivität zu fördern, aber sie können auch zu Komplikationen an der Operationsstelle führen. Eine individuelle Risiko-Nutzen-Analyse ist unerlässlich.
Eine randomisierte kontrollierte Studie aus dem Jahr 2015 verglich ein betreutes Trainingsprogramm mit individuell zugeschnittenen Ratschlägen zur Selbstverwaltung (verschrieben, überwacht und fortgeschritten), die beide von einem Physiotherapeuten durchgeführt wurden; sie stellte fest, dass beide gleichermaßen effektiv waren15 .
Dr. Mary Lowth ist eine Autorin oder die ursprüngliche Autorin dieses Merkblatts.
Weiterführende Literatur und Referenzen
- Menü des Sprunggelenks; Wheeless' Lehrbuch der Orthopädie
- Pädiatrische Sprunggelenksfrakturen, Wheeless' Lehrbuch der Orthopädie
- Rehabilitation nach traumatischer Verletzung; NICE-Richtlinie (Januar 2022)
- Slimmon D, Brukner P; Sportknöchelverletzungen - Bewertung und Management. Aust Fam Physician. 2010 Jan-Feb;39(1-2):18-22.
- Lynch SA; Beurteilung des verletzten Knöchels bei Sportlern. J Athl Train. 2002 Dez;37(4):406-412.
- Tiemstra JD; Aktualisierung zu akuten Knöchelverstauchungen. Am Fam Physician. 15. Juni 2012;85(12):1170-6.
- Venkatadass K, Sangeet G, Prasad VD, et al; Pädiatrische Sprunggelenksfrakturen: Richtlinien zur Behandlung. Indian J Orthop. 2020 Okt 6;55(1):35-46. doi: 10.1007/s43465-020-00270-9. eCollection 2021 Feb.
- Yavas S, Arslan ED, Ozkan S, et al; Genauigkeit der Ottawa-Knöchelregeln für Mittelfuß- und Knöchelverletzungen. Acta Biomed. 2021 Sep 2;92(4):e2021241. doi: 10.23750/abm.v92i4.9962.
- Jenkin M, Sitler MR, Kelly JD; Klinische Nützlichkeit der Ottawa-Knöchel-Regeln zur Erkennung von Frakturen des Knöchels und Mittelfußes. J Athl Train. 2010 Sep-Okt;45(5):480-2. doi: 10.4085/1062-6050-45.5.480.
- Bulloch B, Neto G, Plint A, et al; Validierung der Ottawa-Knie-Regel bei Kindern: eine multizentrische Studie. Ann Emerg Med. 2003 Jul;42(1):48-55.
- Mordecai S, Al-Hadithy N; Behandlung von Sprunggelenksfrakturen. BMJ. 2011 Okt 28;343:d5204. doi: 10.1136/bmj.d5204.
- Goost H, Wimmer MD, Barg A, et al; Frakturen des Sprunggelenks: Untersuchung und Behandlungsoptionen. Dtsch Arztebl Int. 2014 23. Mai;111(21):377-88. doi: 10.3238/arztebl.2014.0377.
- Donken CC, Al-Khateeb H, Verhofstad MH, et al; Chirurgische versus konservative Interventionen zur Behandlung von Sprunggelenksfrakturen bei Erwachsenen. Cochrane Database Syst Rev. 2012 Aug 15;8:CD008470. doi: 10.1002/14651858.CD008470.pub2.
- Jain N, Symes T, Doorgakant A, et al; Klinische Überprüfung des Managements stabiler Sprunggelenksfrakturen. Ann R Coll Surg Engl. 2008 Sep;90(6):483-7.
- Van Schie-Van der Weert EM, Van Lieshout EM, De Vries MR, et al; Bestimmungsfaktoren des Ergebnisses bei operativ und nicht-operativ behandelten Weber-B Sprunggelenksfrakturen. Arch Orthop Trauma Surg. 2012 Feb;132(2):257-63. doi: 10.1007/s00402-011-1397-z. Epub 2011 Sep 30.
- Dhillon MS, Rajnish RK, Patel S, et al; Osteoporotische Sprunggelenksfrakturen: Eine narrative Übersicht über Behandlungsoptionen. J Clin Orthop Trauma. 2020 Mai-Jun;11(3):380-387. doi: 10.1016/j.jcot.2019.10.010. Epub 2019 Nov 4.
- Mehta SS, Rees K, Cutler L, et al; Verständnis von Risiken und Komplikationen bei der Behandlung von Sprunggelenksfrakturen. Indian J Orthop. 2014 Sep;48(5):445-52. doi: 10.4103/0019-5413.139829.
- Moseley AM, Beckenkamp PR, Haas M, et al; Rehabilitation nach Immobilisierung bei Sprunggelenksfraktur: Die EXACT randomisierte klinische Studie. JAMA. 6. Oktober 2015;314(13):1376-85. doi: 10.1001/jama.2015.12180.
Lesen Sie unten weiter
Artikelverlauf
Die Informationen auf dieser Seite wurden von qualifizierten Klinikern verfasst und begutachtet.
Nächste Überprüfung fällig: 14. Feb 2027
15. Feb 2022 | Neueste Version

Fragen, teilen, verbinden.
Durchsuchen Sie Diskussionen, stellen Sie Fragen und teilen Sie Erfahrungen zu Hunderten von Gesundheitsthemen.

Fühlen Sie sich unwohl?
Bewerten Sie Ihre Symptome online kostenlos